文摘
背景:
本研究旨在比较风险和外部验证分数开发预测事件结直肠癌(CRC),包括变量通常可用或通过self-completed易得的问卷。
方法:
十四岁的外部验证风险模型从先前的系统回顾373年112名男性和女性在英国生物库与5年随访队列,没有CRC和历史数据通过链接国家癌症登记处CRC的发生率。
结果:
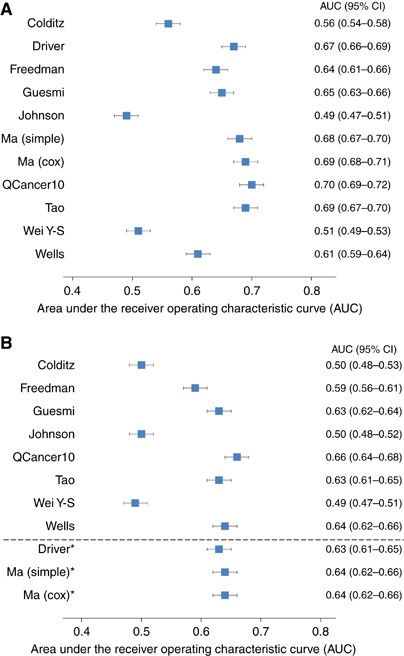
有1719(0.46%)例事件CRC。风险模型的性能差异很大。在男性,QCancer10模型和模型道,司机和马都有一个接受者操作特征曲线下面积(AUC)在0.67和0.70之间。歧视女性较低:QCancer10、井道、Guesmi和Ma模型表现最好的auc在0.63和0.66之间。评估六个模型的校准是可能的男性和女性。所有需要国家调整如果估计绝对风险给个人。
结论:
几种风险模型基于容易获取的数据在英国人口相对良好的歧视。建模研究现在需要估计潜在的健康益处,实现分层风险CRC筛查的成本效益。
主要
结直肠癌(CRC)是癌症死亡的第二大原因。在欧洲和美国(斯图尔特和Kleihues启动,2003年)。生存在诊断阶段密切相关(英国癌症研究中心,2009年)。有充分的证据表明,在一般人群筛选成人在平均风险使用粪便隐血试验(FOBt),灵活的乙状结肠镜检查或结肠镜检查CRC减少发病率和死亡率(Hardcastle et al, 1996年;1996年Kronborg et al;Lindholm et al, 2008年;河中沙洲et al, 2013年;林等人,2016年)。因此,CRC筛查个人以上定义的时候引入了在大多数国家发病率高的CRC (Schreuders et al, 2015年)。例如,目前在美国,美国预防服务工作组建议所有男人和女人是邀请筛查在50岁(2016年美国预防服务工作组et al),在英国所有60至74岁的男性和女性提供FOBt每2年(公共卫生英格兰,2015年)。
然而,正如所有筛查项目,CRC检查有可能造成伤害,直接筛选和间接转移资源从其他服务。目标或分层筛选可能会提供一种方式减少并发症发生率和需求的服务,更好地识别那些更有可能受益于筛查和早期干预和潜在的邀请他们更早或更频繁。
这种方法需要风险预测模型分层人口的能力。我们以前出版的系统回顾CRC的风险预测模型和确定40模型可以用于此目的(Usher-Smith et al, 2015年)。他们只从模型包括数据通常可以从电子健康记录,如年龄、性别和体重指数(BMI)、更复杂的模型包含生活方式因素和基因生物标记的详细信息。包括模型以来发表评论,26日,包括变量通常可用或通过self-completed易得的问卷调查,报道(n= 12),一半的模型acceptable-to-good歧视性的能力(C-statistic > 0.7)推导样本。然而,只有五个在外部验证数量(C-statistic 0.60 - -0.71),没有在一个英国人。
英国生物库在英国是最大的人口基数(艾伦等人,2012年)。为了告知未来风险分层筛选方法在英国,我们旨在评估风险得分,已经开发的性能来确定个人发展中CRC高危人群,只包括变量通常可用或通过self-completed易得的问卷调查,在英国生物库队列。
材料和方法
我们执行外部风险模型的验证后,三脚架(透明报告个人的多变量预测模型预测或诊断)原则(柯林斯等人,2015年)。
风险预测模型的选择
我们发现40要么CRC的风险预测模型,结肠癌和直肠癌从我们最近的系统回顾和已出版两个结束以来的搜索时间,回顾(2014年3月),2016年11月。如果数据提供operationalise不足风险得分在发表的文章中,我们联系作者要求额外的数据。我们排除了16个,其中包括生物化学或基因生物标记。三,它是不可能operationalise风险评分,要么因为co-variates如何被纳入最后的细节模型没有提供(本等人,2010年),模型是一个决策树(营和Slattery, 2002),或者模型所需的数据在20多年前的基线风险因素(魏EK et al, 2009年)。进一步两个(Almurshed 2009;泰勒等人,2011年)包括风险标记没有可比变量中可用的英国生物库(地区在利雅得,沙特阿拉伯和高纤维饮食的知识,和第二和第三度家族史,分别)(补充图1)。作为马et al (2010),弗里德曼et al (2009)和司机et al (2007)开发单独的模型CRC,结肠癌和直肠癌在相同的数据集,我们只包括了CRC的模型。这意味着我们在分析,包括14个风险模型结果与CRC 13和1与结肠癌的结果(科迪兹等人,2000年)。这些模型的细节,包括研究设计、方法开发和风险因素包括在每一个表1。除了模型科迪兹et al (2000),Johnson et al (2013)和魏y et al (2009),年龄是包含在所有的模型和酒精、身体质量指数、吸烟以及家族史都包含在一半以上。只有一个模型包括性(道等人,2014年),而六个开发适用于男性(井等人,2014年;司机等人,2007年;弗里德曼等人,2009年;马等人,2010年;Hippisley-Cox科普兰,2015年)和三个女人(井等人,2014年;弗里德曼等人,2009年;Hippisley-Cox科普兰,2015年)。细节的完整方程给出了风险模型补充表1。
验证组
英国生物库在英国是最大的人口基数与招募了2006 - 2011年期间500多000人。招聘的细节和数据收集详细提供其他地方(艾伦等人,2012年)。总之,40 - 69岁的人都是与国家卫生服务注册,住在∼25英里的22个研究评估中心在英国被邀请参加。从920万年邀请,503年有325人(5.5%)和招募参加了一个评估中心的基线数据收集在他们的生活方式,环境,病史和身体成分使用触摸屏的调查问卷,访谈和物理测量。队列是代表英国的普通人群对年龄,性别,种族和年龄范围内剥夺招募了,但是并不代表对各种社会人口、身体、生活方式和健康相关的特征,与“健康志愿者”选择偏见的证据(弗莱等,2017年)。与英格兰人口从2012年的国家统计办公室的数据,CRC每100人000人每年的发病率降低为所有年龄在45到74岁之间,除了50年(弗莱等,2017年)。例如,60 - 64岁的男性和女性的发病率在英国生物库分别为141.2和84年相比,分别为159.9和92.5。
癌症发病率数据2014年9月30日可供每个参与者通过国家癌症登记处联系。我们排除在分析参与者的诊断CRC (ICD9 153.0 - -153.9, 154.0, 154.1和154.8,ICD10 C18.0-C18.9, C19,甜和C21.8)之前招聘。502年的英国生物库队列内的633名参与者,2331年之前的CRC的诊断中,三个有一个死亡日期前基线记录187年和127年没有随访5年。因此,我们主要分析包括373 112名参与者。其中有1719(0.46%)例事件CRC。
风险因素和结果变量
对于每个风险因素,我们使用收集的数据在基线评估队列条目。全部细节的定义每个风险因素以及我们如何operationalised在英国生物库数据集和处理缺失数据补充表2。在所有情况下,我们从生物数据集匹配的变量尽可能每个模型中描述的那些如果没有精确匹配我们派生的代理变量。在大多数情况下,我们可以通过结合现有的变量。对一些人来说,这是简单的,例如,求和牛肉、猪肉和羊肉消费为红肉中一个变量。在有些情况下,然而,这是更复杂的和需要大量的假设。在其他情况下,一个精确的变量不存在的生物群体,我们从类似的问题派生变量。例如,没有数据可用的生物历史使用阿司匹林或非甾体抗炎药(非甾体抗炎药)。因此,我们用回答问题的你经常采取以下吗?阿司匹林、布洛芬、扑热息痛,可待因或代码指示非甾体抗炎药的使用列表中当前的常规治疗方法归类个人定期或当前用户和使用从文献使用的平均时间(Hoffmeister et al, 2007年估计时间使用。
每个风险模型的结果是新诊断的CRC使用链接癌症登记处的数据(ICD10 C18.0-C18.9, C19,甜和C21.8)。
数据分析
预测模型,我们首先计算每个参与者预测概率的基线。然后,我们评估了歧视和校准的风险分数。虽然有些风险模型被开发的所有男性人口,我们评估了在男性和女性的表现。除了弗里德曼模型(弗里德曼等人,2009年)高斯程序可用来计算风险得分防止计算风险定义的年龄范围以外(50 - 89年),我们评估了所有的模型的性能全面的英国生物库的参与者。
我们主要分析中,我们使用一个完整个案的方法,只包括那些为谁基于所有风险因素的风险评分计算,5年随访。这样做是基于个体风险评分的分数之间的样本大小各不相同。以反映风险的临床应用分数,我们不排除那些没有5年随访死亡。我们处理的结果作为一个二进制变量(发达CRC或没有出现CRC)和比较模型的整体歧视能力数值与接受者操作特征曲线下面积(AUC)。我们也计算敏感性,特异性,阳性,negative-likelihood比率(LR +和LR−)和阳性和阴性预测值(PPV和NPV)使用截断值选择为每个风险评分,10%的人口值高于截止;规定的程序然后重复使用20,80和90%有价值高于截止。
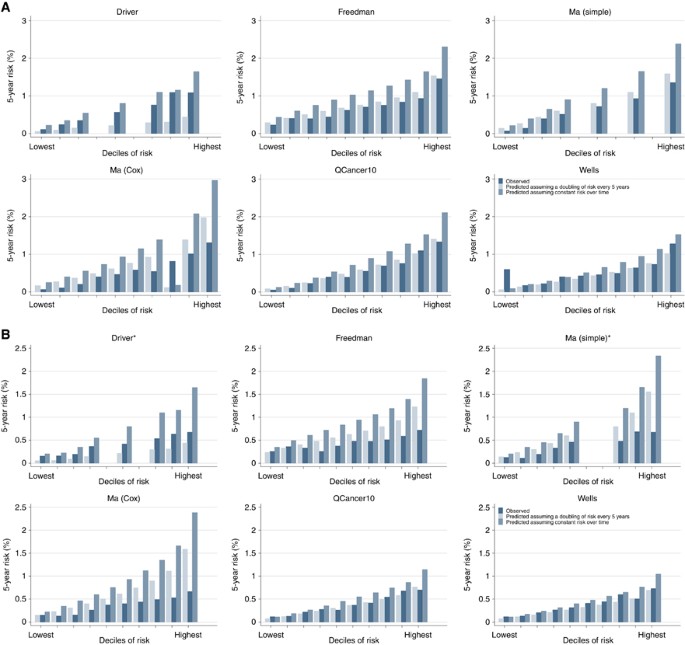
如果数据在最初发表的报告或从作者,我们评估校准图形通过比较预测的风险与观察到的比例的那些发达CRC 5年随访期间分层十分位数和Hosmer-Lemeshow统计计算。QCancer10是唯一对5年风险模型提供数据。所有其他的模型预测风险在10年或20年,这需要将在5年内风险的预测风险。我们做了第一个假设一个恒定的风险随着时间的推移利率中观察到的事件CRC英国生物库队列随访期间是恒定的。然后重复分析假设风险每5年翻一番,符合报告增加发病率随着年龄的增加(英国癌症研究中心,2017年)。允许所有的模型比较,我们也同样的方法用于QCancer10模型。
然后我们进行了敏感性分析。在第一组中,我们探索了缺失数据的影响,比较模型的性能使用完整个案分析和一个极端的例子中,风险因素缺失的数据被编码为90 > 5%为连续变量或第十百分位值和现在为二分或缺席。第二,鉴于缺乏历史数据阿司匹林或非甾体抗炎药的使用和无法区分oestrogen-containing避孕药丸和progesterone-only药片,我们评估的性能模型不包括变量阿司匹林,非甾体抗炎药或激素药物。第三,认识到这些模型可以在多个国家使用,我们QCancer10的性能评估模型对男人没有剥夺。作为参与者与先前的结直肠息肉或诊断炎症性肠病(IBD)可能会在监测项目,我们也评估了歧视排除那些个人历史的结直肠息肉和炎症性肠病的诊断。最后,我们比较了性能的风险分数使用一个开放的人群设计,也就是说包括参与者< 5年随访。在这个分析中,我们使用哈勒尔的C-statistic评估歧视审查在生存模型(占Chambless刁,2006)。
所有分析都在占据13.1 (StataCorp 2013)。
结果
这项研究显示了人口的特点表2。那些没有开发CRC相比,那些平均年龄,更可能是男性,报告一个CRC的家族史,前抽烟,吃红肉⩾目前每周3次,使用非甾体抗炎药或阿司匹林和BMI较高。有< 5%的缺失数据的所有风险因素包括在模型除了体育活动为12%的参与者数据失踪。
歧视
图1 a和B显示的AUC 10模型在男性和女性,分别。的三种模式科迪兹et al (2000),Johnson et al (2013)和魏y et al (2009)不包括年龄最穷的歧视与所有auc < 0.6。在男性体内,QCancer10模型(Hippisley-Cox科普兰,2015年)和模型道et al (2014),司机et al (2007)和马et al (2010)都有auc超过0.67。一般来说,女性的歧视是不太好的。开发的模型对于女性来说,QCancer10 (Hippisley-Cox科普兰,2015年,道et al (2014),Guesmi et al (2010)和井et al (2014)模型表现最好的auc在0.63和0.66之间。当应用于女性,司机等(2007)和马et al (2010)模型的auc 0.63(95%置信区间CI: 0.61 - -0.65)和0.64(95%置信区间:0.62—-0.66),分别。
敏感性,似然比率和PPV和npv也所示表3和4。针对风险最高的10%,QCancer10 (Hippisley-Cox科普兰,2015年,马et al (2010)和井et al (2014)模型确定了24%至26%的男性和19%的女性中,20%继续开发CRC。在女性约翰逊模型(约翰逊等19.8,2013)也有一个敏感的前10%。相比之下,17 16%,英国筛查项目年龄阈值为男性和女性,分别。那些风险最高的20%,这增加到37 - 43%为男性和33 - 36%为女性,31%为英国筛查项目年龄门槛。驱动程序模型(司机等人,2007年),它只包括年龄、体重指数、吸烟状态和个人是否饮酒,发现20.2%的男性和17.4%的女性继续开发CRC针对风险最高的10%和38.5%的男性和30.9%的女性目标20%的风险最高。npv是高和可比(> 99.4)模型。
校准
评估校准只是可能的六个模型司机等人,2007年;弗里德曼等人,2009年;马等人,2010年;简单的;马等人,2010年(Cox);QCancer10 (Hippisley-Cox科普兰,2015年),井等人,2014年。图2 a和B显示,观察和预测风险的CRC模型为男性和女性。当CRC的风险随着时间的推移被假定为常数高估风险,特别是在更高的风险和模型十分位数男性当应用于女性(Hosmer-Lemeshow发达P对所有风险模型p < 0.0001)。马的两个模型和弗里德曼模型还高估风险在男性和女性风险假定每5年翻一番,虽然驾驶员模型,这是唯一的模型最初开发的风险估计在20年期间,低估了风险。QCancer10和井模型的预测风险更紧密地与观察到的风险,当风险假定每5年翻一番,虽然整体校准仍然贫穷(Hosmer-LemeshowP< 0.05)。当使用公布的5年风险QCancer10模型的算法,男和女模特也高估了(Hosmer-Lemeshow风险P< 0.05)(补充图2)。
敏感性分析
敏感性分析的结果(补充表3和图4)符合主要分析:AUC的置信区间和C-statistic开放断代分析(补充表5)为每个模型重叠的AUC获得主要closed-cohort分析。科迪兹模型(科迪兹等人,2000年了预测结肠癌而不是CRC,我们也评估了歧视与结肠癌的结果。的AUC分析也在与CRC结果的置信区间(男性AUC 0.57 (95% CI 0.55 - -0.59);女性AUC 0.51 (95% CI 0.49 - -0.54))。
讨论
主要研究结果
英国这个大以人群为基础的研究中,我们发现,发布风险模型对CRC的性能差异很大。CRC的14个风险模型确定从一个更新现有的系统评价(Usher-Smith et al, 2015年),QCancer10模型(Hippisley-Cox科普兰,2015年)和模型道et al (2014),司机et al (2007)和马et al (2010)最高的歧视人与所有auc超过0.67。降低了女性的歧视:QCancer10 (Hippisley-Cox科普兰,2015年,马et al (2010)和井et al (2014)模型表现最好的auc在0.64和0.66之间。不包括年龄的风险模型科迪兹et al (2000);Johnson et al (2013)和魏y et al (2009)表现最差。QCancer10模型(Hippisley-Cox科普兰,2015年,道et al (2014)和马et al (2010)的敏感性最高,男性。为每个这些模型,包括前10% 24%至26%的人继续发展CRC,和前20% 41%和43%之间。对于女性来说,这些模型井et al (2014),马et al (2010)和QCancer10 (Hippisley-Cox科普兰,2015年)也敏感性最高,与模型Johnson et al (2013)。校准是敏感的假设的变化风险随着时间的推移,所有模型高估风险,当风险随着时间的推移被假定为常数和估计风险更紧密地匹配观察到的风险,当风险为每个单独的假定每5年翻一番。
发现三个贫穷的执行风险模型在男性和女性科迪兹et al (2000),Johnson et al (2013);魏y et al (2009)那些不包括年龄,男性只有科迪兹模型的执行比机会,强调了老年人的重要性作为发展的癌症的危险因素。我们还发现歧视贫穷的女性比男性除了井模型(井等人,2014年)。这可能与不同风险因素的报告或不同性别之间疾病的病因学。例如,众所周知,一个更高比例的女性比男性表现为右侧结肠癌(汉森和杰斯,2012年)。CRC的分子和病理特点根据肿瘤位置和不同的研究报告不同的饮食因素之间的关联(金等人,2015年通过性)和CRC风险。女性荷尔蒙的影响因素也可能是复杂的,与以往和当前激素替代疗法与风险降低有关,而慢性内源性雌激素暴露可能与绝经后妇女(风险增加有关林等人,2012年;Bae et al, 2013年)。
发现唯一的风险模型包括在英国的人口发展,QCancer10,歧视在英国最高群体也表明,风险因素可能不同地理位置的分布和影响。国别风险模型可能会因此实现分层筛查项目时更为可取。
优势和局限性
据我们所知,这是第一个研究直接比较多个风险预测模型CRC发表在相同的人口,和第一个外部验证任何风险预测模型在一个英国人。通过识别模型包含从一个更新现有的系统评价(Usher-Smith et al, 2015年)和联系作者关于丢失的数据,我们已经能够包括世界各地的14个风险模型开发。不过,六个识别模型,我们无法验证:四,不可能operationalise风险评分和两个变量都没有出现在英国生物库队列。我们认为不太可能Almurshed模型,泰勒或Benner (Almurshed 2009;本等人,2010年;泰勒等人,2011年)将执行比作为他们不包括年龄和两个模型营和Slattery (2002)或魏EK et al (2009)外部验证,但只有温和的歧视发展人口(AUC 0.61)。使用英国生物库的优势群体包括大型、综合性的表现型,国家癌症登记数据完整性和链接。然而,邀请参加的反应率仅为5.5% (艾伦等人,2012年)。在群体的代表英国大众对年龄,性别,种族和年龄范围内剥夺招募,但是并不代表对各种社会人口,体育,生活方式和健康相关的特征(弗莱等,2017年)。例如,平均BMI在英国生物库55 - 64岁的男性和女性是27.9和27.3,分别与28.5和28.0在普通人群中参加了英国2008年的健康调查,英国生物库男性和女性不太可能比一般人吸烟者和发病率英国生物库CRC较低的人口。尽管代表人口样本可能不总是需要使generalisable结论暴露与疾病之间的关联(柯林斯,2012),理想的风险预测模型的性能应该是评估在人口,他们会使用(柯林斯等人,2015年)。风险模型的性能在这项研究中,因此,不能反映整个英国人或其他人群和健康志愿者的选择性偏差可以部分解释发现的一些模型高估了绝对风险。这种“健康志愿者”偏见会减少影响的相对风险,因此歧视的模型。然而,平均人口的风险可能在英国生物库低于整个英国人口和歧视可能低估了由于窄范围的风险。后续的持续时间相对较短的日期在英国生物库也意味着我们只能评估和风险估计在5年时间内校准。这需要我们对CRC的模式做出假设风险。虽然这增加了每个模型的不确定性,通过选择数据现状,风险是不断随着时间的推移,我们的数据,和一个每5年翻一番,我们提供可能的值的范围内。我们也只能做这个模型,可以计算估计绝对风险从原来的出版。它也不可能从数据区分那些个人通过监测和诊断为事件CRC诊断后的症状。尽管证据的质量很低,科克伦最近的一份研究报告显示,在IBD患者结肠镜检查监测可能会减少CRC的发展,并通过早期检测CRC-associated死亡的速度(再见et al, 2017年)。CRC的发病率在5年期间用于这项研究可能会因此是高或低。我们的灵敏度分析不包括个体可能在监测项目(那些以前息肉或炎症性肠病的诊断),然而,显示在模型的歧视没有区别。
我们还将两个模型确定排除在我们的系统回顾,因为他们在英国生物库包括变量不存在,并获得代理变量如果没有精确匹配的风险模型。在大多数情况下,我们可以通过结合现有的变量,但有些人,特别是使用阿斯匹林/非甾体抗炎药的使用和雌激素,需要大量的假设可能减少了AUC值。例如,英国生物库中的数据缺乏长期使用阿斯匹林/非甾体类抗炎药意味着我们依赖反应问题使用阿司匹林或布洛芬和当前药物列出当前用户识别和过去无法识别用户。这样做,我们可能高估了那些定期服用阿斯匹林/非甾体类抗炎药和无法区分服用阿斯匹林/非甾体类抗炎药在短期缓解疼痛高剂量或低剂量长期预防心血管疾病。这也许可以解释的发现更大比例的那些发达CRC编码在我们的数据为当前用户与那些没有开发CRC相比,就是与证据从病原学的和机械的研究(里加斯Tsioulias, 2015;燃烧和Sheth, 2016)。我们认为这是不可能的,这是由于反向因果关系,因为它不是当前实践建议服用阿司匹林或非甾体类抗炎药对CRC高危人群。相反,随着人口发展CRC是谁老和条件需要药物治疗缓解疼痛随着年龄增长更常见,这可能归因于混淆。因此,使用阿斯匹林/非甾体抗炎药的贡献在这5个模型(科迪兹等人,2000年;弗里德曼等人,2009年;道等人,2014年;井等人,2014年;约翰逊等人2013年),包括该变量将减少和歧视可能低估了。这是进一步支持我们的灵敏度分析中删除条款使用阿斯匹林/非甾体抗炎药不影响AUC。的模型,不包括任何变量的假设已经被司机,那些马,魏y和QCancer10模型。这可能部分解释了为什么司机,马和QCancer10模型表现好于其他在这个分析中,特别是在男性。使用的局限性的AUC比较风险模型也必须感谢。虽然AUC被广泛认为是歧视的标准测量和总结了模型的性能在所有可能的阈值,它不区分假阳性和假阴性错误分类和独立于患病率(Lobo et al, 2007年)。其他方法,包括净重新分类,开发占这些限制,但他们更相关的详细比较两个嵌套的模型,而不是一个一般的比较14 non-nested模型。由于这些原因,我们提出了敏感性,特异性,PPV和NPV四个阈值提供额外的比较信息的潜在临床效用模型。
与现有文献相比
总的来说,歧视表现最佳的模型是一个不那么好的比其他癌症风险模型,如乳房(0.72 - -0.76)(阿米尔et al, 2010年)和黑色素瘤(0.70 - -0.79)(Usher-Smith et al, 2014年)。我们AUC验证研究结果类似报道的司机,弗里德曼,妈,道和井模型:0.67(95%置信区间:0.66—-0.69)与之相比,男性(0.69驱动程序模型司机等人,2007年);男性0.64(95%置信区间:0.61—-0.66)和0.59(95%置信区间:0.56—-0.61)的女性相比,男性为0.61 (95% CI, 0.60 - -0.62)和0.61 (95% CI, 0.59 - -0.62)为女性弗里德曼模型在外部人口在美国(2009年公园等);0.69(95%置信区间:0.68—-0.71)为0.64 (0.61 - -0.67)Ma模型在外部人口在日本(马等人,2010年);0.69(0.67 - -0.70)与0.68(0.57 - -0.79)在外部人口在德国道模型(道等人,2014年);女性和0.64(0.62 - -0.66)和0.61(0.59 - -0.64)相比,男性为0.68(0.67 - -0.69)在男性和女性都在10倍交叉验证井模型(井等人,2014年)。没有发表的数据对性能发展人口或验证组的模型Guesmi et al (2010),Johnson et al (2013)和魏y et al (2009)。
尽管这项研究人口最高的歧视,男性和女性的AUC QCancer10模型低于split-sample验证(Hippisley-Cox科普兰,2015年)(0.66(0.64 - -0.67)和0.70(0.69 - -0.72)和0.85(0.84 - -0.85)和0.86(0.86 - -0.87),男性和女性,分别)。至于所有风险模型,这种差异可能反映了不同疾病的发病率或潜在危险因素分布在开发和验证数量,或不同集合和/或编码的潜在危险因素。
科迪兹模型(科迪兹等人,2000年),我们也只能评估得分点的组件的歧视的风险模型作为数据人口平均患癌症的风险和累积年龄和性别10年期风险发生率用来估计一个基于单独的相对风险模型中没有发表。这或许可以解释为什么研究中的歧视男性(0.56(0.54 - -0.58)和0.50(0.48 - -0.53)在女性)低于前一个外部验证研究男性(0.71(0.68 - -0.74)和0.67(0.64 - -0.70)在女性)(金等人,2004年)。
对临床医生和决策者的影响
这项研究表明,发布风险模型的性能大幅变化与几个风险模型基于容易获取的数据,如年龄、性别、体重指数、吸烟、饮酒和体育活动,有相对良好的歧视在英国人口。使用QCancer10 (Hippisley-Cox科普兰,2015年)模型,例如,本研究的数据估计,10%将包括25%的男人后继续开发CRC,包括20%和43%。QCancer10模型包括变量中可用常规电子健康记录,所以不需要额外的数据收集如果访问这些记录可以用来识别那些符合条件的筛选。扣除这一术语的剥夺男性歧视模型还没有影响,所以可以使用在英国以外的国家。的模型司机et al (2007)还包含变量,可以在常规健康记录或容易获得(年龄、体重指数、吸烟状况、饮酒)。歧视和敏感性比QCancer10略低,但优势将简化数据集合或提取,这也许是更可取的特别是在卫生系统,定期收集数据。
悬而未决的问题和未来的研究
尽管这项研究可以帮助指导风险预测模型的选择识别那些在CRC的风险更高,这些发现并没有告诉我们在多大程度上使用这些模型代替当前的年龄的标准可能提高效率或允许我们做出建议不同的测试,检查间隔,预防建议,治疗的发病年龄或筛选基于模仿的风险。要回答这些问题,需要建模的研究来探索不同策略的潜在的健康益处和成本效益。这些可以使用微观分析模拟模型执行,如SimCRC (Loeve et al, 1999年)或MISCAN-COLON (Loeve et al, 1999年),模拟腺瘤的发展及其发展CRC在人口众多的个体分布的风险因素反映在普通人群中发现的。通过计算基线风险模拟人口使用表现最好的模型,然后的发病年龄模型筛选和测试使用的阈值范围的选择基于估计的风险,有可能估计预期的预防,CRC的死亡人数的质量生命年上涨和筛查项目的成本效益比当前的实践。实现研究,理想的随机对照试验,然后需要评估的可行性获得数据为每个单独的风险因素,结合分层方法的可接受性和潜在的好处和不利后果将这种方法付诸实践。我们也只包括风险模型基于表型,病史和生活方式的信息在这个研究这些变量通常可用的或容易获得通过self-completed问卷。许多风险模型结合了基因和非基因生物标记也存在和可能改进的歧视和校准。而这些引入当前实践基础设施需要根本性的变化(阿伦森和雷姆曾为此写过2015),在这个领域进展推进(海沃德等人,2017年),和简单的风险模型,比如那些在这项研究中,可能是有用的识别那些在收集额外的生物标志物信息可能是有益的。因此需要进一步的研究来评估模型的性能将这些额外的变量。
引用
艾伦N, Sudlow C,唐尼P, Peakman T, Danesh J,艾略特P, Gallacher J,绿色J,马修斯P,佩尔J, Sprosen T,柯林斯R(2012)英国生物库:现状和流行病学的意味着什么。治愈政策抛光工艺1:123 - 126。
Almurshed KS(2009)结直肠癌:社会人口的病例对照研究,生活方式和人体测量参数在利雅得。东Mediterr治愈J15:817 - 826。
阿米尔E,弗里德曼OC, Seruga B,埃文斯DG(2010)评估高危乳腺癌的妇女:回顾风险评估模型。中华肿瘤杂志102年:680 - 691。
官Aronson SJ, Rehm霍奇金淋巴瘤(2015)建筑在精密医学基因组学的基础。自然526年:336 - 342。
Bae JM,金正日JH,曹N-Y, Kim T-Y Kang GH(2013)预后影响的CpG岛methylator表型在结肠直肠癌取决于肿瘤的位置。Br J癌症109年:1004 - 1012。
马本,摩尔,阿里R, El Ayoubi人力资源(2010)家族病史和生活习惯的影响结直肠癌风险:卡塔尔的病例对照研究。亚洲太平洋J癌症上一页11:963 - 968。
燃烧J, Sheth H(2016)阿司匹林在预防结肠癌的作用。Br地中海牛119年:17-24。
再见佤邦,阮TM,帕克CE、Jairath V,东我(2017)策略检测结肠癌患者的炎症性肠病。科克伦数据库系统转速9:CD000279。
新泽西,Slattery毫升(2002)分类树分析:统计工具来研究结肠癌风险因素相互作用的一个例子(美国)。癌症导致控制13:813 - 823。
英国癌症研究中心(2017)肠道癌症发病率。可以在:http://www.cancerresearchuk.org/health-professional/cancer-statistics/statistics-by-cancer-type/bowel-cancer两2017年7月18日通过)。
英国癌症研究中心(2009)在诊断阶段。可以在:http://info.cancerresearchuk.org/cancerstats/types/bowel/survival/index.htm阶段。
Chambless勒,刁G(2006)估计ROC曲线下面积时间的长期风险预测。地中海统计25:3474 - 3486。
科迪兹GA,阿特伍德KA,埃蒙斯K,曼森RR,威利•WC, Trichopoulos D,猎人DJ(2000)哈佛报告癌症预防卷4:哈佛癌症风险指数。癌症导致控制11:477 - 488。
柯林斯GS, Reitsma JB,奥特曼DG,卫星KGM(2015)透明报告个人预后和诊断的多变量预测模型(三脚架):三脚架的声明。安实习生地中海162年:55 - 63。
柯林斯R(2012)英国生物库什么特别之处呢?《柳叶刀》379年:1173 - 1174。
司机JA, Gaziano JM, Gelber RP,李我耷拉下来T(2007)开发库尔思燃烧我,男性直肠癌的风险评分。地中海是J120年:257 - 263。
威利斯弗里德曼,Slattery ML, Ballard-Barbash R, G, BJ,尿D, Gail MH Pfeiffer RM(2009)结直肠癌风险预测工具,白种男人和女人没有已知的易感性。中华肿瘤防治杂志27:686。
炒,小约翰TJ Sudlow C, Doherty N, Adamska L, Sprosen T,柯林斯R,艾伦NE(2017)比较社会人口和健康相关特征的英国生物库参与者与一般人群。我增加186年:1 - 9。
Guesmi F, Zoghlami Sghaiier D, Nouira R, Dziri C(2010)食物因素促进结肠直肠癌风险:一项前瞻性流行病学研究。突尼斯地中海88年:184 - 189。
汉森IO,杰斯P(2012)可能更好的长期生存在左派和右侧结肠癌,系统回顾。丹地中海J59:A4444。
乔Hardcastle JD,张伯伦,罗宾逊MH、苔藓SM,贝尔福TW,詹姆斯•PD Amar党卫军Mangham厘米(1996)faecal-occult-blood筛查结肠癌的随机对照试验。《柳叶刀》348年:1472 - 1477。
海沃德J,主教M,拉菲,戴维森V(2017)基因组学在常规临床护理。Br J创Pract67年:58-59。
Hippisley-Cox J,科普兰C(2015)开发和验证风险预测算法来估计未来的男性和女性的常见的癌症风险:前瞻性队列研究。BMJ开放5:e007825。
Hoffmeister M, Chang-claude J,布兰诺H(2007)个人和联合他汀类药物的使用和低剂量的阿司匹林和结肠直肠癌的风险:以人群为基础的病例对照研究。Int J癌症1330年:1325 - 1330。
河中沙洲Ø,Bretthauer M,佛莱姆,Odgaard-Jensen J,霍夫G(2013)灵活的乙状结肠镜检查与粪便隐血检测结直肠癌筛查在无症状的个体。科克伦数据库系统转速9:CD009259。
约翰逊厘米,魏C,恩索我,Smolenski DJ,阿莫斯CI,莱文B,贝里达(2013)荟萃分析结直肠癌的风险因素。癌症导致控制24:1207 - 1222。
金正日DJ, Rockhill B,科迪兹Ga(2004)验证哈佛癌症风险的指数:个人癌症风险的预测工具。中国论文57:332 - 340。
金,沉重的一击,为什么Yoon H,李我,金正日N,可唱性(2015),性别差异在结肠直肠癌的风险。世界杂志21:5167 - 5175。
Kronborg啊,风阁C,奥尔森J, Jørgensen OD Søndergaard O(1996)的随机研究结直肠癌筛查与faecal-occult-blood测试。《柳叶刀》348年:1467 - 1471。
林JS、马派珀珀杜拉,拉特厘米,韦伯,奥康纳E,史密斯N,怀特洛克EP(2016)结直肠癌筛查。一个更新的系统回顾美国预防服务工作组。《美国医学会杂志》315年:2576。
林KJ,张王寅,赖昌星JY-C Giovannucci EL(2012)雌激素的影响和结合estrogen-progestogen治疗结直肠癌的风险。Int J癌症130年:419 - 430。
Lindholm E, E Brevinge H复合(2008)生存利益在一个随机临床试验的粪便隐血筛查大肠癌。Br杂志95年:1029 - 1036。
Lobo JM, Jimenez-Valverde,真正的R (2007) AUC:一个误导的预测分布模型的性能。水珠生态Biogeogr生态Biogeogr17:145 - 151。
Loeve F,布尔R, van Oortmarssen G, van Ballegooijen M, Habbema J (1999) MISCAN-COLON仿真模型的评价结直肠癌筛查。第一版生物医学Res21:13-33。
马E, Sasazuki年代,Iwasaki M,泽田师傅N,井上M(2010) 10年结直肠癌的风险:发展和验证预测模型的中年日本人。癌症的论文34:534 - 541。
公园Y,弗里德曼,盖尔MH、尿D,曹国雄一Schatzkin, Pfeiffer RM(2009)结直肠癌风险预测模型的验证白人患者年龄50岁及以上。中华肿瘤防治杂志27:694 - 698。
英国公共卫生(2015)肠癌筛查:项目概述。可以在:https://www.gov.uk/guidance/bowel-cancer-screening-programme-overview。
里加斯B, Tsioulias GJ(2015)的进化作用结肠癌预防非甾体类抗炎药:乐观的原因。J杂志Exp353年:2 - 8。
Schreuders呃,Ruco Rabeneck L, Schoen再保险公司JJY唱,年轻的医生,Kuipers EJ(2015)结直肠癌筛查:全球概述现有的项目。肠道64年:1637 - 1649。
StataCorp(2013)占据统计软件:发布13。TX StataCorp LP。
斯图尔特B, Kleihues启动P (eds) (2003)世界癌症报告。研究新闻:里昂。
道,Hoffmeister M,布兰诺H(2014)开发和验证一个评分系统来识别高危个体对于高级结直肠肿瘤谁应该接受结肠镜检查。中国新药杂志12:478 - 485。
泰勒DP,斯托达德GJ,伯特RW,威廉姆斯女士,米切尔JA, Haug PJ, Cannon-Albright拉(2011)家族史情况如何预测谁将结直肠癌?对癌症筛查和咨询服务。麝猫地中海13:385 - 391。
美国预防服务工作组,比宾斯-多明戈K,格罗斯曼,咖喱SJ,戴维森千瓦,epl JW,加西亚,吉尔曼MW,哈珀DM, Kemper AR,案发啊,Kurth AE, Landefeld CS,曼卓林厘米,欧文斯DK,菲利普斯WR,菲普斯MG, Pignone MP, Siu AL(2016)筛查大肠癌:美国预防服务工作组建议声明。《美国医学会杂志》315年:2564 - 2575。
Usher-Smith JA,金刚砂J, Kassianos美联社,沃尔特调频(2014)黑色素瘤的风险预测模型:系统回顾。癌症增加生物标记:23:1450 - 1463。
Usher-Smith是的,沃尔特·调频金刚砂J,赢得正义与发展党,格里芬SJ(2015)大肠癌的风险预测模型:系统回顾。癌症Prev Res9:13 26。
魏EK,科迪兹GA、Giovannucci EL Fuchs CS, Rosner BA(2009)结肠癌的风险累积到70岁的风险因素状态使用护士健康研究的数据。我增加170年:863 - 872。
王魏y, Lu J L,局域网P,赵H-J,潘Z-Z,黄J,王J](2009)零星的结直肠癌的风险因素在中国南部。世界杂志15:2526 - 2530。
井BJ,库珀Kattan MW, GS,杰克逊L, Koroukian年代(2014)结直肠癌风险预测在线(CRC-PRO)计算器使用来自不同种族的队列研究的数据。J是地中海的家27:42-55。
确认
我们感谢詹姆斯Brimicombe数据管理支持和我们的病人和公众代表玛格丽特·约翰逊提供有用的评价结果。本研究进行了使用英国生物库资源申请编号为597。这项工作是由NIHR初级保健研究学校的资助(参考号249)。JAU-S是由一个NIHR临床讲师职务和逐步由NIHR临床科学家奖(RG 68235)。支持sj医学研究理事会(单位计划没有MC_ UU_12015/1)。中表达的观点不一定是作者和出版的NHS, NIHR或卫生部。
数据共享
所有数据在风险模型可从报告或作者的主要研究。所有关键数据字段派生为这项研究和底层占据代码用于生成论文的主要结果将通过英国生物库访问团队(access@ukbiobank.ac.uk)。没有额外的数据是可用的。
伦理批准
英国生物库的研究是西北的多中心研究伦理委员会批准(参考号06 / MRE09/65),并在招聘所有参与者给予知情同意参加英国生物库之后,使用一个签名捕获设备。
作者的贡献
JAU-S,逐步检测,我和SJG构思和设计研究。JAU-S啊和公里分析数据。JAU-S,公里,sj进行了统计分析。所有作者解释数据。法律起草的手稿和所有作者批判修订后的手稿。JAU-S研究担保人。
作者信息
作者和联系
相应的作者
道德声明
相互竞争的利益
所有人员独立资助机构和资助者没有参与数据收集、分析和解释数据;在报告的写作;或者决定提交出版的文章。作者宣称没有利益冲突。
额外的信息
补充信息伴随着英国癌症杂志》的网站上
权利和权限
这个工作许可在创作共用署名4.0国际许可证。查看本许可证的副本,访问http://creativecommons.org/licenses/by/4.0/
关于这篇文章
引用这篇文章
Usher-Smith, J。,Harshfield, A., Saunders, C.et al。外部事件的结直肠癌的风险预测模型的验证使用英国生物库。Br J癌症118年,750 - 759 (2018)。https://doi.org/10.1038/bjc.2017.463
收到了:
修改后的:
接受:
发表:
发行日期:
DOI:https://doi.org/10.1038/bjc.2017.463
关键字
- 结肠直肠癌
- 风险
- 预测
- 模型
- 外部验证
本文引用的
英国生物库:一个全球癌症研究的重要资源
英国癌症杂志》(2023)
吸烟、高血压和生活方式因素对肾癌——角度预防和筛查项目
自然评论泌尿外科(2023)
结肠直肠癌的易感性预测基于SNP概要文件使用监督学习模型的免疫表型
医学和生物工程和计算(2023)
外部验证的模型预测结直肠癌的风险使用中国嘉道理生物
BMC医学(2022)
糖尿病精密医学:足够的潜力,陷阱和危险但尚未准备就绪
Diabetologia(2022)