条文本
摘要
客观的新型COVID-19大流行期间急性严重UC (ASUC)的管理面临重大困境。我们的目的是利用当前英国胃肠病学会(BSG)指南作为参考点,提供针对covid -19的指导。
设计我们召集了一个RAND适当性小组,由14名胃肠病学家和1名炎症性肠病护士顾问组成,辅以外科和COVID-19专家。专家们评估了在严重急性呼吸综合征冠状病毒-2 (SARS-CoV-2)感染的情况下对ASUC的干预措施的适宜性。计算中位数得分和分歧指数(DI)。在第二次调查之前,在一个主持会议上讨论了结果。
结果专家们建议,ASUC患者在住院期间应被隔离,入院时应进行SARS-CoV-2拭子检测。拭子阳性患者应与COVID-19专家讨论。根据BSG指南,静脉氢化可的松被认为是适当的初始治疗方法;只有在COVID-19肺炎患者中使用才被认为是不确定的。对于需要抢救性治疗的患者,推荐英夫利昔单抗联合持续类固醇。因为COVID-19而推迟结肠切除术被认为是不合适的。根据BSG指导,类固醇减量被认为适用于所有患者,除了COVID-19肺炎患者,4-6周的减量是首选。asuc后维持治疗取决于SARS-CoV-2状态,但一般来说,生物制剂比硫唑嘌呤或托法替尼更可能被认为是合适的。专家们认为,对于SARS-CoV-2拭子阳性的患者,出院后进行预防性抗凝是合适的。
结论我们建议对BSG ASUC指南进行针对covid -19的调整,使用兰德公司的一个小组。
- 溃疡性结肠炎
- 临床决策
- 炎症性肠病临床
这是一篇开放获取的文章,按照创作共用署名4.0未移植(CC BY 4.0)许可发布,该许可允许其他人复制、重新发布、混合、转换和基于此作品的任何目的,只要原始作品被正确引用,提供许可证链接,并说明是否进行了更改。看到的:https://creativecommons.org/licenses/by/4.0/.
来自Altmetric.com的统计
本研究的意义
关于这个问题,我们已经知道了什么?
英国胃肠病学会(BSG)发布了关于急性严重UC (ASUC)患者管理的循证指南,但尚不清楚这些指南是否适用于严重急性呼吸综合征冠状病毒-2 (SARS-CoV-2)感染。
目前,在这一领域提供给临床医生的数据有限,也没有关于COVID-19大流行情况下ASUC管理的公开指导。
新的发现是什么?
目前BSG IBD指南提供的管理途径在COVID-19大流行期间基本上仍然适用。
然而,对于确诊的COVID-19肺炎患者,一些治疗方案被认为是不确定的或不适当的。
对于SARS-CoV-2阳性的ASUC患者,适当的做法是让COVID-19专家参与决策。
根据BSG指导,类固醇减量被认为适用于所有患者,除了COVID-19肺炎患者,4-6周的减量是首选。
对于SARS-CoV-2拭子阳性的患者,出院后进行预防性抗凝是合适的。
本研究的意义
在可预见的未来,它会对临床实践产生怎样的影响?
本文总结了现有证据,并为COVID-19大流行期间ASUC患者的适当管理提供了专家意见。
它还强调了可能有助于指导未来研究领域的不确定性领域。
简介
新型冠状病毒严重急性呼吸综合征冠状病毒-2 (SARS-CoV-2)于2019年12月首次报告,其传播导致世卫组织于2020年3月11日宣布全球大流行。感染的严重程度不同,从无症状的携带到急性呼吸道疾病,在最严重的情况下,会导致伴有高炎症和细胞因子风暴综合征的急性呼吸窘迫综合征(ARDS)。1截至2020年5月中旬,全球已报告近500万例病例,30多万人死亡。2与更严重的COVID-19相关的危险因素包括年龄、男性、高血压、心血管疾病、呼吸系统疾病、糖尿病、肾衰竭和种族。3.目前还没有描述出有效的药物疗法或疫苗,尽管许多候选方案正在评估中。
高达25%的UC患者会发生急性严重UC (ASUC),死亡率约为1%。4个5在SARS-CoV-2的背景下,ASUC的管理尤其具有挑战性,因为ASUC的典型表现特征,即腹泻和炎症标志物升高,通常与发烧有关,可能与COVID-19的症状类似。ASUC可通过高剂量肠外皮质类固醇进行治疗,对反应不充分的患者可进行抢救性治疗和/或手术治疗。6在COVID-19的背景下,所有这些干预措施的安全性尚不清楚。例如,有人担心皮质类固醇可能会增加感染SARS-CoV-2的风险和/或恶化COVID-19的严重程度。7此外,常用的拯救疗法英夫利昔单抗和环孢素与感染风险增加有关,特别是与免疫调节剂如硫嘌呤或类固醇联合使用时。8最后,糖皮质激素和抢救治疗失败的患者需要紧急结肠切除术,这与SARS-CoV-2感染患者的高发病率和死亡率有关。9然而,鉴于与这种方法相关的高死亡率(超过20%),在ASUC中暂停治疗显然不是一个选项。10
尽管国家和国际登记处继续整理有关合并COVID-19的IBD患者的数据,但很少有病例与ASUC的管理有关。PREPARE IBD(在covid -19大流行期间,医生对疾病爆发的反应和患者对IBD事件的适应反应)研究(www.prepareibd.org)正在收集大流行期间住院的IBD患者,以及确诊或疑似感染SARS-CoV-2的患者的数据。截至2020年5月8日,已发现19例严重活动性UC患者,包括4例COVID-19疑似或确诊患者(S Sebastian,个人通信,2020年)。研究排除- ibd注册的冠状病毒监测流行病学(https://covidibd.org/)正在整理感染确诊冠状病毒的IBD患者的数据,迄今纳入了1074名患者,其中大多数患有克罗恩病;目前还不清楚该队列中有多少人患有ASUC。11最后,在意大利和西班牙的病例系列中,79名患者中有4名感染了COVID-19, 40名患者中有1名感染了ASUC12日13(意大利病例系列中的ASUC患者数量应作者要求提供)。
在缺乏高质量的证据基础来指导临床医生的情况下,COVID-19大流行期间ASUC的治疗存在重大的管理困境。因此,我们旨在通过召集兰德公司适当性小组来解决这一知情指导的不足。现行的英国胃肠病学会(BSG)指南被用作参照点,以突出与现行管理的差异。6
方法
研究概述
兰德/加州大学洛杉矶分校(University of California, Los Angeles)的适当性方法使用了一种改进的德尔菲小组法,并将专家意见与最佳可用证据结合起来,以确定特定临床情况下特定做法的适当性。14在证据不足、无法指导日常临床实践的不确定领域,例如在COVID-19大流行中,它尤其有用。15
该兰德小组的目的是澄清在2019冠状病毒病大流行背景下,根据真爱和威茨标准定义的ASUC管理。10该小组试图确定哪些方面可以偏离目前BSG ASUC指南,并考虑替代策略。
我们召集了一个15人的小组,包括来自BSG IBD科委员会、BSG IBD临床研究小组(CRG)和其他来自英国不同IBD中心的胃肠病学家的代表,以及一位IBD护士顾问(在线补充表1).在主持在线会议之前,在所有小组成员完成之前,我们创建了一份基于网络的问卷并不断改进。我们分发了一份与问卷有关的出版物清单,包括目前BSG关于ASUC管理的指南6以及关于COVID-19的最新出版物,特别是与IBD有关的出版物。由于现有数据的迅速增长,该小组使用了一系列即时通讯服务来传播在最初的文献审查时无法获得的出版物。
在无SARS-CoV-2感染或严重程度不同的情况下,专家们在ASUC住院期间的五个不同时间点(住院、一线治疗、抢救治疗、持续药物治疗和手术)对治疗方案的适当性进行了评估。他们被要求在1-9的范围内对具体干预措施的适当性进行评级(其中1-3为不适当,4-6为不确定,7-9为适当)。在2020年5月的一次虚拟会议上提交这些回答之前,他们对这些回答进行了总结和匿名,目的是让讨论能够确保对问题的共同理解,并聚焦于分歧的领域,而不是试图强迫达成共识。出席会议的还有非投票专家,他们就IBD外科(PT, LH)、风湿病学(JG)、重症监护(MG)、呼吸医学(FC)和传染病(AU)提供了专家意见。在实践中,一些专业可能会在COVID-19管理方面提供专家意见,包括重症专科医生、呼吸内科医生和传染病内科医生。因此,我们使用“COVID-19专家”一词来代表这一群体。最后,BSG IBD Section Committee (IA)和BSG IBD CRG (CAL)主席也出席了会议。主持人(PMI、MAS)既不发表对管理的意见,也不投票,他们都是RAND小组和IBD管理方面的专家。会后分发了第二份包括91个问题的网上调查,该调查在会议讨论后对最初的调查表作了轻微修改,等待完成。
为了清楚起见,我们做了几个假设。首先,假设患者确诊为UC,排除了并发胃肠道感染。其次,如果这不是一个指标表现,假定患者在入院前接受了优化的5-氨基水杨酸治疗,也假定为生物学幼稚。此外,当建议环孢素作为一种选择时,假定患者是巯基嘌呤初代。第三,除调查中涉及的领域外,ASUC的管理被认为与BSG的指导一致。6最后,在考虑停用或停用类固醇的情况下,假设患者可以安全停用类固醇,而不会出现爱迪生危机的风险。
此外,在关于一线药物治疗的部分,小组成员假定患者不是类固醇耐药。对于抢救治疗部分,假设患者在静脉注射皮质类固醇治疗3天后仍有持续的ASUC,并达到抢救治疗的标准标准。16对于持续药物治疗部分,假定患者对静脉注射皮质类固醇有足够的反应,可以改用口服泼尼松龙,并准备出院。最后,根据兰德公司的方法,建议受访者在做决定时不要考虑当地治疗的可获得性或成本。
分析
对于每个场景,计算中位数得分,得分<3.5为不合适,≥3.5但<6.5为不确定,≥6.5为合适。我们使用经过验证的兰德分歧指数(DI)来定义小组成员之间的分歧,公式如下所示。14DI≥1表示不一致。无论中位数分数如何,任何出现分歧的情况都被评为不确定。

结果
整体结果
在91个临床场景中,小组成员认为28个是合适的,19个是不确定的,44个是不合适的。第二轮投票结束后,所有情景(DI<1)均为一致。主要研究结果总结如下,其与现行BSG指南的关系在图1.所有场景的详细列表,完整的中位数评分,适当性评级和DI可以在在线补充表2.
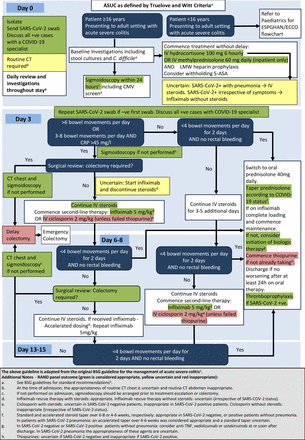
5适应BSG在COVID-19背景下ASUC管理指南。亚撒,5-aminosalicylic酸;ASUC,急性重度UC;BSG,英国胃肠病学会;C.difficle,艰难梭状芽胞杆菌;巨细胞病毒、巨细胞病毒;C反应蛋白;欧洲克罗恩病和结肠炎组织;欧洲儿科胃肠病、肝病和营养学会;第四,静脉注射;低分子量;SARS-CoV-2,严重急性呼吸综合征冠状病毒-2;肿瘤坏死因子。
调查、住院隔离和专科转诊适应症
小组成员一致认为,所有入院的ASUC患者都应在入院时进行SARS-CoV-2拭子检测。如果结果为阴性,则应在需要抢救治疗和/或手术的点重复拭子,以排除亚临床感染。在住院期间隔离所有患者也被认为是适当的,无论其COVID-19状态如何(表1).
在入院后24小时内进行乙状结肠镜检查是合适的。如果患者在入院时没有做过乙状结肠镜检查,在抢救治疗或结肠切除术之前进行乙状结肠镜检查是合适的。对于已经做过乙状结肠镜的患者,在这些时间点重复该检查被认为是不必要的。
入院时腹部/骨盆常规CT扫描(除了腹部x光)被认为是不合适的。然而,入院时常规胸部CT检查的适宜性被评为不确定。在需要结肠切除术的患者中,胸部CT扫描被认为适用于所有患者,而不管COVID-19状态如何。
在整个场景中,小组成员考虑了与COVID-19专家讨论的适当性。在没有COVID-19症状或体征且拭子阴性的患者中,如果接受一线治疗,这被认为是不合适的,但在需要抢救治疗的患者中不确定。然而,无论是否存在COVID-19的症状或体征,棉签阳性的所有患者都被认为是适当的。
ASUC的初期治疗
根据BSG指南,对于没有COVID-19肺炎症状和体征的ASUC患者,静脉注射100 mg氢化可的松,每天4次(或同等剂量)被认为是合适的初始治疗方法。在COVID-19肺炎患者中,氢化可的松的使用是不确定的。其他可能的治疗(生物可利用性较差的口服类固醇,例如布地奈德多atrix和倍氯米松改良释放剂、英夫利昔单抗(含或不含类固醇)、环孢素或托法替尼)被认为是不合适的。唯一的例外是英夫利昔单抗(不含类固醇),它被认为在SARS-CoV-2拭子阳性患者中不确定,无论是否有COVID-19肺炎迹象。在所有ASUC患者中,无论是否患有SARS-CoV-2,每日静脉注射甲泼尼龙的门诊门诊治疗都被认为是不合适的,立即结肠切除术也是不合适的,除非出现了需要紧急手术的并发症,如中毒性巨结肠、穿孔或严重出血(表2).
抢救治疗
在第3天达到管理升级标准的患者中,无论COVID-19状态如何,都被认为不适合通过继续静脉注射皮质类固醇单一疗法来避免抢救治疗。相反,专家小组认为,按照标准BSG指导,开始使用英夫利昔单抗并继续使用类固醇是合适的,而英夫利昔单抗联合立即停用类固醇的治疗被认为是不确定的。BSG指南还推荐环孢素作为替代拯救疗法。然而,兰德公司的专家小组投票认为,环孢素,无论是否使用正在使用的类固醇,在所有情况下都是不合适的,但在SARS-CoV-2拭子检测为阴性的患者中是不合适的。最后,在小组考虑的所有情况下,结肠切除术而不进行抢救性治疗被认为是不合适的。然而,一旦结肠切除术成为必要,例如在抢救治疗失败或出现并发症的情况下,推迟手术被认为是不合适的,即使是在COVID-19肺炎患者(表3).
持续的药物治疗
对静脉注射皮质类固醇有反应并准备口服类固醇出院的患者的持续管理也被考虑在内。在SARS-CoV-2拭子阴性或拭子阳性但无肺炎症状或体征的患者中,根据BSG指导,在6-8周内减少类固醇剂量是合适的。然而,在COVID-19肺炎患者中,它被评为不确定。无论COVID-19状态如何,在4-6周内加速停用类固醇都是合适的。超过4周的快速停药被认为是不合适的,但COVID-19肺炎患者除外,他们被评为不确定。在所有情况下,使用生物可利用性差的口服类固醇作为标准类固醇减量的替代品被认为是不合适的(表4).
也考虑在出院前或出院后不久开始额外的治疗以防止复发。按照BSG的指导,在SARS-CoV-2拭子阴性患者中开始使用硫嘌呤被评为不确定,在拭子阳性患者中被评为不适当。生物疗法(抗肿瘤坏死因子(TNF), ustekinumab或vedolizumab)在拭子阴性患者中被认为是合适的。除拭子阳性但无肺炎的抗肿瘤坏死因子(anti-TNF)治疗被评为适当治疗的患者外,其他所有患者的生物治疗是否适当尚不确定。Tofacitinib一般被评为不合适,除非拭子检测阴性的患者被评为不确定。
最后,小组成员被问及患者是否应该在进行预防性抗凝治疗一段时间后出院。对于拭子检测结果为阳性的SARS-CoV-2患者,无论他们是否患有肺炎,这都是合适的,但对于拭子检测结果为阴性的患者,这是不确定的。
讨论
一般考虑
最近,国际炎症性肠病研究组织RAND的适当性小组讨论了在COVID-19时代使用药物治疗炎症性肠病,但没有具体讨论ASUC患者的管理。7迄今为止,尚未就如何在2019冠状病毒病大流行期间管理这种状况达成共识;在证据基础有限但发展迅速的背景下,这或许不足为奇。17因此,迫切需要指导如何在当前环境下最好地管理ASUC。在这方面需要考虑几个方面,包括:SARS-CoV-2对IBD活动和病程的影响;IBD及其活性对SARS-CoV-2感染风险和向COVID-19进展的影响;SARS-CoV-2/COVID-19与IBD治疗药物的相互作用;以及COVID-19治疗对IBD的可能影响。
在肠道中发现了SARS-CoV-2,粪便中的RNA检测时间明显长于血清或呼吸道样本18尽管这其中的意义尚不清楚。病毒对肠道粘膜的影响尚不明确,它与炎症组织的相互作用也不明确。19约30%的患者出现腹泻等胃肠道症状,并与更糟糕的预后相关,20 21一份报告描述了一个可能的COVID-19结肠炎病例。22
目前,尚不清楚ibd特异性因素是否会导致COVID-19患者的预后恶化。在意大利的79例IBD和COVID-19患者系列中,活动性疾病与COVID-19肺炎的风险相关,即使在控制了其他风险因素后。12此外,活动性IBD也与住院次数增加、需要呼吸支持和死亡显著相关。相比之下,在意大利北部的贝加莫,一项观察性研究报告称,522名IBD患者中没有出现COVID-19病例。23虽然有数据表明活动性炎症性肠病会增加某些病毒感染的风险,24鉴于现有数据有限,很难就SARS-CoV-2感染得出确切结论。
大多数治疗IBD患者的临床医生关注的是,在COVID-19大流行背景下,用于管理ASUC的药物可能存在风险。静脉糖皮质激素仍然是ASUC中使用最广泛的诱导疗法,25但尚不清楚它们可能如何影响SARS-CoV-2感染和COVID-19患者的预后。皮质类固醇已知会增加败血症和呼吸道感染的风险,还可能增加病毒复制和对SARS-CoV-2的易感性。26日27日还有证据表明,类固醇可能会增加一些呼吸道病毒的发病率和/或死亡率,如流感、中东呼吸综合征和SARS-CoV,26 - 30尽管类固醇在ARDS的治疗中有既定的作用。31除了糖皮质激素外,硫嘌呤、生物制剂和托法替尼等免疫调节剂也经常用于ASUC管理的不同阶段,而且在SARS-CoV-2大流行背景下,也缺乏关于它们安全性的数据。最后,重要的是要考虑用于管理COVID-19的药物对IBD的可能影响。例如,正在COVID-19患者中测试白介素6抑制剂(ClinicalTrials.gov)。NCT04315298),但却与IBD患者的肠穿孔有关。
我们使用了一个既定的方法,一个兰德适当性小组,在这个具有挑战性的临床领域产生指导。关于初始管理,一致认为所有ASUC患者应作为住院患者进行管理。门诊护理被认为是不合适的,因为ASUC患者需要定期监测和多学科团队的参与,这种类型的复杂护理很难在门诊环境中提供。虽然有一些支持的门诊管理,以避免患者入院,从而降低医院获得SARS-CoV-2的风险,但认为作为门诊管理ASUC的风险超过了这种可能的好处。此外,在患者确诊为SARS-CoV-2感染的情况下,不存在这种好处。然而,鉴于在医院感染SARS-CoV-2感染的已知风险,专家组认为应尽可能将ASUC患者隔离在侧室,这或许并不令人惊讶。
该小组认为,不确定是否应该对所有入院患者进行胸部CT检查。尽管CT胸部比胸部x光片(CXR)在发现早期或有限感染迹象方面更敏感,但COVID-19专家建议,对于入院时的无症状患者,CXR就足够了。然而,英国皇家放射学家学院建议,作为腹部紧急情况调查的一部分,对正在进行腹部CT检查的患者应该进行低剂量胸部CT检查。尺码
在出现SARS-CoV-2拭子阳性的所有情况下,无论COVID-19肺炎的体征或症状如何,都应让COVID-19专家参与。该小组不确定对需要抢救治疗的SARS-CoV-2拭子阴性患者是否需要这样做。在会议期间,一些小组成员表达了对糖皮质激素和抢救疗法对SARS-CoV-2感染和COVID-19肺炎可能产生的影响的担忧,这促使他们有必要向COVID-19专家寻求澄清,并强调需要进一步研究。
一线疗法
无论SARS-CoV-2拭子结果如何,均应遵循BSG关于无COVID-19体征或症状患者ASUC初始管理的指南。只有在COVID-19肺炎患者中,专家组对静脉注射糖皮质激素的常规治疗是否合适存在不确定性,这主要是由于对可能的伤害的担忧。然而,应该指出的是,在这种缺乏与COVID-19相关的经验和几乎没有发表数据的挑战性条件下,在所有建议的治疗方法中,专家组给予静脉注射皮质类固醇的中位数得分最高。鉴于糖皮质激素对COVID-19肺炎患者的益处或危害仍存在不确定性,以及当前冠状病毒大流行出现的不确定数据,人们正在热切等待适应性试验RECOVERY的结果,其中包括地塞米松组。1然而,ASUC不治疗与高死亡风险相关,在使用糖皮质激素前的几天死亡率至少为24%。25专家顾问支持世卫组织的立场,即不应因为COVID-19患者存在理论上的风险而避免使用类固醇。35
该小组不确定在不同时使用糖皮质激素的情况下,英夫利昔单抗是否应用于SARS-CoV-2阳性患者的一线治疗,无论他们是否患有COVID-19。与皮质类固醇一样,抗tnf在大流行背景下的风险是未知的。此外,英夫利昔单抗除作为皮质类固醇失效后的抢救治疗外,没有高质量的证据证明其可用于ASUC。众所周知,抗肿瘤坏死因子药物会增加呼吸道和其他机会性感染的风险,36特别是当与硫嘌呤和皮质类固醇一起使用时。37然而,抗tnf疗法目前正在临床试验中进行评估38作为covid -19诱导的细胞因子风暴的潜在治疗方法。39 40鉴于糖皮质激素和英夫利昔单抗对SARS-CoV-2感染影响的不确定性,我们认为所有拭子阳性患者都应与COVID-19专家讨论,以指导决策。
抢救治疗
高达一半的ASUC患者无法接受皮质类固醇的一线药物治疗。6在所有情况下,在第3天无反应的情况下继续单独治疗是不合适的,这与当前BSG指南一致。6同样,根据BSG的指导,无论SARS-CoV-2状态如何,都应开始使用英夫利昔单抗,同时继续使用糖皮质激素。在开始英夫利昔单抗挽救治疗时停止皮质类固醇在所有情况下的适当性都不确定,因为它可能导致结肠炎恶化,同时承认两种药物联合使用的潜在风险。环孢素抢救治疗通常被认为是不合适的,部分原因是考虑到SARS-CoV-2感染中急性肾损伤的频率,人们担心药物诱导肾毒性的风险。41此外,输液方案需要医护人员与患者频繁接触,理论上可能会增加传播风险。该小组没有探讨它在英夫利昔单抗可能相对禁忌的情况下的使用,如既往对英夫利昔单抗的反应丧失、药物免疫原性或相关共病存在时的使用,如多发性硬化。同样,该小组也没有具体讨论英夫利昔单抗是作为单药治疗还是与免疫调节剂联合使用的问题。
关于COVID-19患者手术治疗的风险,几乎没有证据。初步数据显示,接受外科手术的SARS-CoV-2感染患者的发病率和死亡率大幅上升。在一份报告中,34名患者在中国武汉接受了择期手术,所有患者都出现了COVID-19肺炎,其中7人(20%)死亡。9因此,手术的风险推动了结肠切除术作为一线治疗或拯救治疗的替代方案的评级,认为不合适。然而,对于药物治疗失败的患者,人们一致认为推迟手术是不合适的。
持续的药物治疗
BSG IBD指南建议在6-8周内逐渐减少皮质类固醇,专家组认为这是合适的,但在COVID-19肺炎的情况下,4-6周内加速减少皮质类固醇被认为是合适的。由于这一队列中复发的风险很高,在不到4周的时间内更快速地缩减通常被认为是不合适的。6关于在出院前或出院后不久开始维持治疗,拭子阴性的患者开始抗tnf、vedolizumab或ustekinumab被认为是合适的。然而,在患者拭子阳性的情况下,无论是否有COVID-19肺炎证据,生物治疗的风险:效益比都存在不确定性,原因是缺乏证据。因此,在这种情况下的生物使用几乎在所有情况下都被认为是不确定的。
硫嘌呤和托法替尼在方案的任何阶段都不适宜。尽管BSG建议在ASUC治疗成功后出院时或出院后立即开始使用硫嘌呤。6硫唑嘌呤治疗部分被认为是不合适的,因为可能产生胰腺炎(可能导致再次住院)和药物过敏(可能表现为流感样综合征,可能与COVID-19混淆)等副作用。42硫唑嘌呤也可引起明显的淋巴功能减退42这可能与SARS-CoV-2感染中的淋巴管减少相似。这如何影响COVID-19的结果尚不清楚;一些报告甚至认为硫嘌呤在理论上有好处。43 44在启动硫唑嘌呤时需要额外的监测,这也可能是一项挑战,因为与covid -19相关的服务重构,以及由于需要从实验室监测中面对面接触而带来的获取SARS-CoV-2的先决风险。
托法替尼是一种非选择性Janus激酶抑制剂,与带状疱疹病毒再激活有关,与COVID-19一样,也与深静脉血栓风险增加有关。45在ASUC环境中使用它的证据也非常有限。46由于这些原因,小组认为在几乎所有情况下使用这种方法都是不适当的,尽管它注意到其迅速抵消行动在理论上是有好处的。
抗凝
在SARS-CoV-2拭子阳性患者出院后,预防性抗凝被认为是合适的,尽管该策略在拭子阴性患者中被认为是不确定的。与ASUC一样,COVID-19与高凝状态密切相关,微血栓和静脉血栓栓塞(VTE)的风险大幅增加。47值得注意的是,英国胸科学会建议在COVID-19高危患者出院后,将抗凝药物剂量增加一倍,并/或处方静脉血栓栓塞预防(低分子肝素或直接口服抗凝药物)长达4周。48
优势和局限性
我们研究的优势包括纳入了来自英国各中心的不同IBD专家群体,以及具有管理COVID-19患者经验的非消化病学专家。此外,我们使用RAND方法,这是一种经过验证的技术,在缺乏可靠的证据基础的情况下指导决策。这并不一定是为了达成共识,而是为了指导临床医生干预的适当性或不适当性,同时接受不确定性也是一个有效的结果,这在这种情况下是非常合适的。我们的场景不可能完全包含在临床实践中遇到的所有病例。因此,我们关注的原则可能有助于指导在COVID-19背景下的大多数ASUC情况下的决策。我们认识到,这样做可能无法直接适用于决策可能受到无数因素影响的更微妙的情况。也不是每个方面都考虑到;例如,重复测试的问题艰难梭状芽胞杆菌考虑到在COVID-19时代抗生素暴露率较高,没有解决结肠切除术之前的问题。因此,这些成果应被视为多学科决策的补充,而不是替代。最后,该领域内的知识仍然在快速发展,因此在新发展出现时与之保持同步是很重要的。
影响和结束语
通过结合BSG CRG和IBD科委员会的临床专业知识,以及其他内科和外科IBD和COVID-19专家,我们就COVID-19大流行期间ASUC的适当管理向临床医生提供了指导,并强调了当前BSG指南可能需要调整的地方。需要进行基于人群的研究,以澄清大流行期间用于管理ASUC的干预措施的风险和益处。在此之前,我们认为,该小组的结果将有助于指导临床医生在这一具有挑战性和不断发展的领域遵循完善的循证BSG指南。
致谢
作者感谢Jon Rhodes教授的有益评论和建议。
脚注
SD、AK、RCP和SM是共同第一作者。
推特@NA、@DrChrisLamb @jklimdi
调整通知这篇文章在Online First发布后进行了修改。添加了ORCID ID,替换了图1,表格中的文本“COVID拭子”替换为“SARS-CoV-2”
贡献者所有作者都批准了最终版本。研究概念与设计:SD、AK、RCP、MAS、PMI。开发问卷:SD, AK, RCP, SM, PMI, MAS, NK。数据分析:PMI, MAS, SM。数据解读及稿件撰写:SD, AK, RCP, SM, MAS, NK, PMI小组成员、专家和主持人:SD、AK、RCP、SM、NK、JOL、CAL、JKL、CP、CS、SS、DRG、TR、RJD、AH、LY、CWL、IA、FC、JG、AU、MG、PT、LH、MAS、SM、PMI。对重要知识内容的文献审查和批判性修改稿件的贡献:所有作者。
资金医学研究委员会资助PMI项目[MR/T005564/1]
病人同意发表不是必需的。
来源和同行评审不是委托;外部同行评议。
数据可用性声明所有与研究相关的数据都包含在文章中或作为补充信息上传。