条文本
摘要
客观的介绍京都全球共识会议的结果,该会议的召开是为了形成全球共识(1)慢性胃炎和十二指肠炎的分类,(2)由。引起的消化不良的临床区分幽门螺杆菌从功能性消化不良出发,(3)胃炎的适当诊断评估;(4)何时、何人及如何治疗幽门螺旋杆菌胃炎。
设计针对上述四个领域起草了23个临床问题,请专家小组就这些问题制定相关说明。采用采用匿名电子系统的德尔菲法建立共识,并将其水平设定为≥80%。在京都举行的面对面会议上达成了对临床问题的最后修改和共识。
结果经过大量修改和1个临床问题的遗漏后,22个临床问题的全部24个陈述都达到了>80%的共识水平。为了更好地根据病因对胃炎和十二指肠炎进行分类,建议在第11次国际分类中对胃炎和十二指肠炎进行新的分类。一个新的类别幽门螺旋杆菌并提出了一种诊断算法。建议采用分级系统进行胃癌风险分层,采用现代影像增强内镜诊断胃炎。治疗根除幽门螺旋杆菌如果可行,建议在肿瘤前病变发生前进行感染,以尽量减少感染更严重并发症的风险。
结论胃炎的全球共识首次形成,这将成为国际分类体系和进一步研究的基础。
- 胃癌
- 功能性消化不良
- 幽门螺杆菌-胃炎
- 幽门螺杆菌-治疗
- 胃炎
这是一篇根据创作共用署名非商业性(CC BY-NC 4.0)许可发布的开放获取文章,该许可允许其他人以非商业性的方式发布、混编、改编、构建本作品,并以不同的条款许可其衍生作品,前提是原始作品被正确引用且使用是非商业性的。看到的:http://creativecommons.org/licenses/by-nc/4.0/
来自Altmetric.com的统计
简介
几十年来,内镜下“胃炎”、胃糜烂甚至胃炎症的组织学发现都没有引起临床医生的重视,因为大多数有这些发现的患者仍然没有症状。尽管胃炎常被用来描述消化不良症状,但这些症状的存在与组织学或内窥镜胃炎相关性较差。尽管“胃炎”一词仍被用作解释消化不良症状的概念,但胃炎作为一个术语指的是胃炎症,通常伴随着结构性粘膜变化。1长期以来,这种胃炎症(胃炎)一直与消化性溃疡、胃癌和恶性贫血联系在一起,但对胃炎的病因仍知之甚少。发现幽门螺杆菌(幽门螺旋杆菌)是引起胃炎的原因之一2重点关注胃炎的病因、自然史和预后。
在世界范围内,慢性胃炎最常见的原因是感染幽门螺旋杆菌。幽门螺旋杆菌导致胃粘膜进行性损伤,目前被认为是许多重要疾病的病因,包括十二指肠溃疡疾病、胃溃疡疾病、胃腺癌和胃粘膜相关淋巴组织(MALT)淋巴瘤。3 - 5的确,幽门螺旋杆菌消化性胃炎被认为是消化性溃疡及其并发症和胃癌最重要的危险因素。5
目前的《疾病和相关健康问题国际统计分类》(ICD-10)由《疾病和相关健康问题国际分类》第十次修订国际会议于1989年印发,1990年经世卫组织第43届大会核可,自1994年以来一直用于世卫组织成员国的疾病统计。在ICD-10中,所有消化系统疾病都用不同的两位数的K码进行分类。6然而,幽门螺旋杆菌在ICD-10胃炎部分(K29)中没有被纳入胃炎分类,即使幽门螺旋杆菌胃炎是胃炎的主要类型,由于其易引起严重的胃十二指肠并发症,因此在临床上与胃炎最为相关。3 - 5此外,目前的ICD-10胃炎分类并不是根据病因进行组织的,而只是表型和病因的混合,还包括十二指肠炎(箱1).因此,在2010年在东京举行的ICD-11修订工作组会议之后,基于所有可能的病因提出了胃炎和十二指肠炎分类的修订,并作为ICD11 β基础成分提交。然而,在ICD11 β基础分类中(框2),原来的计划被改变了。为了试图就最初向ICD-11提出的新分类系统的基本原理收集更广泛的意见,我们在这次会议上专门用一节讨论这个重要问题。
现行国际疾病和相关健康问题统计分类(ICD-10)胃炎分类(K29代码)http://apps.who.int/classifications/icd10/browse/2015/en#/K29
胃炎和十二指肠炎
包括:嗜酸性胃炎或胃肠炎(K52.8)
卓——艾氏综合症(E16.4)
急性出血性胃炎
包括:急性(糜烂)胃炎伴有出血
胃糜烂(急性)(K25. -)
K29.1其他急性胃炎
K29.2酒精胃炎
慢性浅表性胃炎
慢性萎缩性胃炎
包括:胃萎缩
慢性胃炎,不明
包括:慢性胃炎
窦的
宫
K29.6其他胃炎
包括:巨型肥厚性胃炎
肉芽肿性胃炎
Menetrier疾病
K29.7胃炎、未指明的
K29.8十二指肠炎
K29.9 Gastroduodenitis,不明
Excl,排除标准;包括,包含标准。
《国际疾病和相关健康问题统计分类》(ICD11 β)基础部分中的胃炎(2A)和十二指肠炎(2B)分类(截至2015年1月20日)http://apps.who.int/classifications/icd11/browse/f/en#/
请注意,此分类是不断更新的,因此可能会有更改。这一分类未经世卫组织授权。
2A ICD11 β基层胃炎的分类
幽门螺杆菌pylori-induced胃炎
药物引起的胃炎
自身免疫性胃炎
压力引起的胃炎
特殊形式的胃炎
过敏胃炎
胆汁反流引起的胃炎
淋巴细胞性胃炎
Menetrier疾病
嗜酸性胃炎
感染性胃炎
胃phlegmone
细菌胃炎
幽门螺旋杆菌全身的胃炎
肠球菌的胃炎
分枝杆菌胃炎
结核性胃炎
Non-tuberculous分枝杆菌胃炎
鸟型分支杆菌-intracellulare胃炎
由其他非结核分枝杆菌引起的胃炎
二次感染梅毒的胃炎
病毒胃炎
Cytomegaloviral胃炎
Enteroviral胃炎
真菌胃炎
毛球菌病引起的胃炎
胃念珠菌病
胃组织胞浆菌病
寄生胃炎
胃anisakiasis
隐孢子虫胃炎
胃类圆线虫属stercoralis
由其他疾病引起的胃炎
克罗恩病引起的胃炎
结节病引起的胃炎
由血管炎引起的胃炎
外因引起的胃炎
酒精性胃炎
辐射胃炎
化学胃炎
其他特定外因引起的胃炎
胃炎病因不明,有特定的内镜或病理特征
肤浅的胃炎
急性肤浅的胃炎
慢性浅表胃炎
急性出血性胃炎
慢性萎缩性胃炎
轻度至中度胃萎缩
严重的胃萎缩
化生的胃炎
肉芽肿性胃炎
肥厚性胃炎
其他的胃炎
慢性胃炎,其他未分类
急性胃炎,其他未分类
2B基础层十二指肠炎的分类
幽门螺杆菌pylori-induced十二指肠炎
应激十二指肠炎
外因引起的十二指肠炎
酒精十二指肠炎
化学十二指肠炎
辐射十二指肠炎
其他外因引起的十二指肠炎
药物引起的十二指肠炎
特殊形式的十二指肠炎
过敏十二指肠炎
嗜酸性十二指肠炎
淋巴细胞性十二指肠炎
传染性十二指肠炎
十二指肠phlegmone
细菌十二指肠炎
分枝杆菌十二指肠炎
Non-tuberculous分枝杆菌十二指肠炎
结核性十二指肠炎
惠普尔氏病引起的十二指肠炎
真菌十二指肠炎
十二指肠念珠菌病
寄生十二指肠炎
钩虫病十二指肠炎
十二指肠anisakiasis
十二指肠炎由于兰伯氏贾第虫
类圆线虫属十二指肠炎
病毒十二指肠炎
Cytomegaloviral十二指肠炎
疱疹的十二指肠炎
由其他疾病引起的十二指肠炎,在别处分类
由腹腔疾病引起的十二指肠炎
克罗恩病引起的十二指肠炎
结节病引起的十二指肠炎
血管炎引起的十二指肠炎
IgA血管炎引起的十二指肠炎
惠普尔氏病引起的十二指肠炎
十二指肠炎病因不明,有特殊的内镜或病理特征
急性出血性十二指肠炎
肉芽肿性十二指肠炎
如上所述,如果幽门螺旋杆菌胃炎被归类为传染病,包括幽门螺旋杆菌胃炎相关的消化不良症状作为一种“功能性疾病”实体提出了特殊的挑战,7,8尽管它与功能性消化不良(FD)症状的发病机制有关。9尽管罗马三世给出了定义,9如何处理的概念模糊幽门螺旋杆菌在FD的临床评估背景下,胃炎相关的消化不良症状仍然存在。5,10 - 12因此,指南和荟萃分析包括消化不良相关的幽门螺旋杆菌在“功能性消化不良”的幌子下5,10 - 12是否需要根据在……方面取得的进展进行重新考虑幽门螺旋杆菌胃炎。
第三,胃肠道疾病的诊断工具已经取得了显著的技术进步。先进的内镜与图像增强模式和放大允许诊断胃炎的高度准确性,甚至在组织学确认。13 - 15此外,非侵入性诊断测试,如[13C]尿素呼气试验、粪抗原试验和血清学参数可作为代用标志物幽门螺旋杆菌胃炎及其严重程度指标。5胃炎分级的分类系统,如胃炎评估手术链接(OLGA)和胃肠化生评估手术链接(OLGIM)也被提出,16日至18日除了国际公认的悉尼体系,19,20.它们的效用需要评估并达成一致。
2013年,日本政府保险政策批准了根除疗法幽门螺旋杆菌-胃炎阳性后经内镜检查,排除较严重的疾病如溃疡和癌症,符合日本指南幽门螺旋杆菌管理。11然而,对于何时推荐根除疗法,还没有全球共识发表幽门螺旋杆菌胃炎根除后如何随访。
由于全球对胃炎的认识仍然被上述一些有争议的问题所困扰,因此在京都召开了一次会议,以达成全球共识幽门螺旋杆菌胃炎;尝试改变胃炎大体分型的观念;同意诊断和管理策略,特别参考FD和癌症预防。
方法
共识的开发过程
四个主要的主题由组织委员会的核心成员(KS, NU和PM)选择。关于每个主题的临床问题(CQs)草案由日本胃肠病学学会(JSGE)的特设委员会起草,并由核心成员(KS、PM和EME-O)进一步修订。共有23个cq被选出参加第一轮投票。
教员从JSGE、欧洲幽门螺杆菌研究小组、亚太胃肠病学协会、健康胃倡议和ICD-11胃肠病学工作组成员中选择。这些成员被核心成员(KS, NU和PM)根据他们的专业知识分配到四个子组中的一个,每个子组中有两名成员被邀请担任主持人。每个小组的教员被分配一到两个CQs,他们被要求准备陈述和支持证据。这些声明由版主和核心成员编辑,并上传到JSGE开发的电子投票系统。
采用德尔菲法进行共识发展,每位教员通过电子系统匿名投票。每位教员被要求表示以下同意程度之一:非常同意、同意轻微保留、同意主要保留、不同意轻微保留、不同意主要保留和非常不同意。如果成员的投票不是非常同意或同意轻微保留,则要求他们给出保留或不同意的理由。
一致级别被定义为≥80%的强烈同意票数+少量保留的同意票数。第一轮表决结束后,各分组主持人对未能达成一致意见的发言进行了进一步讨论。讨论结束后,将修改后的报表上传到电子表决系统进行第二轮表决。这个过程导致了几个cq被修改,以提高理解和更好地适合陈述。在第二轮投票中,教职员工被要求就证据级别和支持陈述的证据级别提供建议。推荐等级和证据等级以grade系统为基础21,22(见在线补充表S1和S2)。电子提醒会自动发送给所有教员两次(截止日期前3天及1天)。两次投票的投票率均达100%。
第二轮投票之后,于2014年1月31日至2月1日在京都举行了面对面会议。第一天,由于教员们对其他部分的表决结果一无所知,所以进行了预备全体表决。这个过程确定了几个未能达到≥80%共识的陈述。然后每个小组开会解决分歧,更好地反映所有小组成员的意见。第二天,经订正的说明在全体会议上向小组所有成员提出。每个声明的投票都是通过键盘系统完成的,协议的级别会实时显示在屏幕上。对未能达成协商一致意见的发言进行讨论,如有必要,对其进行修订,然后再次表决。最后的陈述由分配给每组的审核员总结。
未能出席面对面会议或缺席最后表决的五名同事稍后被邀请对所有定稿发言投赞成票,而不通知全体表决结果。下面讨论他们投票的影响。
对于利益冲突的管理,每个成员都被要求根据JSGE的指导方针提交利益冲突的状态。如果有一个相关的COI存在,根据最近的协商一致意见,就会要求该人不要投票,23但是没有遇到这样的情况。大部分资金由JSGE提供,并得到了来自行业的直接支持,这些行业没有参与计划、组织或稿件撰写,也没有参与讨论。
过程和结果
在第一轮投票中,有16个cq达到了≥80%的预定义共识水平。六项发言未能达成协商一致意见,每一科开会根据收到的意见和意见修改其指定的发言。这导致一些问题被分成两个或合并,产生24个cq,其中25个陈述在其指定的组内进行第二轮投票。第二轮投票结果在京都面对面会议的第一天就公布了。在此阶段,除一项声明外,所有声明均已达成协商一致意见。为方便分组会议进行进一步讨论,进行了初步全体表决,使各科成员能够考虑所有小组成员的意见。
第二天,已定稿的核心问题和相关声明提交全体会议表决。如果未能达到协商一致的水平,则公开讨论修改发言,然后进行表决。所有最终确定的cq和陈述都显示在四个共识部分。推荐和证据的水平与投票结果一起显示。CQ1到CQ8A有39名成员投票,CQ8B到CQ14A有38名成员投票,CQ14B到CQ23有37名成员投票。在全体表决过程中,一个细分的CQ (CQ19)被重组,另一个CQ (CQ21)因冗余而被删除,产生22个CQ和24个发言。全体会议期间的所有投票都是通过电子投票系统匿名进行的,并向每位教员分发了键盘。五名未能参加全体投票会议的教员被要求稍后在不知道全体投票结果的情况下对最终确定的CQs和声明进行投票。他们的表决结果与全体表决结果几乎一致。他们同意所有cq,唯一的例外是CQ11,显示了80%(五分之一)的同意。 Since there was no inconsistency between the plenary voting and voting by the absentees, combining the two sets of results did not influence the outcome. The entire consensus results are shown below.
共识声明
第一节。与ICD-11相关的胃炎分类
CQ1。当前的ICD-10胃炎分级是否合适?
声明1
鉴于胃炎的发现,目前的ICD-10对胃炎的分类已经过时幽门螺旋杆菌.
推荐等级:强
证据级别:高
共识水平:100%
评论
胃炎的ICD-10分类于1989年制定,在大多数国家仍然有效。在制定的时候,ICD-10胃炎和十二指肠炎(K29)的分类是初步的,因为它是基于宏观和组织形态学标准;唯一确定的病因是酒精6(箱1).胃炎的组织学分类主要考虑萎缩和自身免疫方面。1
的发现幽门螺旋杆菌并没有被考虑在内,可能是因为即使是在释放之后才发现弯曲杆菌幽门(幽门螺旋杆菌),的作用幽门螺旋杆菌在疾病方面仍有争议的识别幽门螺旋杆菌感染作为慢性胃炎的主要原因被证明是一个突破,重新打开了胃炎及其在疾病中的作用这一章节。2,24,25目前,没有一个胃炎的分类是完整的不包括幽门螺旋杆菌作为病因。
CQ2。建议的ICD-11胃炎分类是否合适?
语句2
ICD11 β版本最新提出的胃炎分类是一种改进,因为它基于病因因素。
推荐等级:强
证据水平:温和
共识水平:100%
评论
尽管《ICD-10》已定期更新,以适应新的疾病和概念,但世卫组织认识到有必要对《ICD-10》进行全面系统性改革,并决定在2007年将现行的《ICD-10》修订为《ICD-11》。作为这一修订的中间过程,ICD11 β版本是根据来自各个科学咨询小组的输入制定的。这一版本向公众开放,以便在汇编《国际疾病分类手册第11版》之前反映各利益集团和更广泛的医疗专家的意见。ICD11 β基础成分构成ICD-11分类的核心,死亡率和发病率分类将由此产生。然而,它仍然是一个草案,在ICD-11最终确定之前可以不时更改(更多细节,请访问http://www.who.int/classifications/icd/revision/betaexpectations/en/).
在胃炎部分的ICD11 β基础成分中,胃炎的分类主要基于病因因素,并考虑其特定的病理生理原理(框2).因此,幽门螺旋杆菌胃炎被归类为一种特殊的疾病分类。
确诊后,以组织病理学标准对胃炎的评价完全改变幽门螺旋杆菌作为慢性胃炎最常见的病因。悉尼系统因此被开发出来,并已被整合到临床实践中。悉尼胃炎分类结合了活动性、慢性、萎缩、肠化生、地形分布和病因信息等组织学参数,用于内镜活检报告胃炎的病理。19,20.
如上所述,在ICD11 β版本的基础成分中,胃炎的分类主要基于病因因素,以涵盖胃炎的三个最重要和定义最好的类别,即(a)幽门螺旋杆菌-诱发性、(b)药物诱发性和(c)自身免疫性胃炎。需要对这些不同类型的胃炎进行具体的诊断,以指导具体的管理和治疗策略。的诊断幽门螺旋杆菌胃炎对终身保健具有重要意义。幽门螺旋杆菌胃炎可引起消化不良症状26,27导致胃十二指肠病理,包括消化性溃疡(PUD)和胃癌。认可的角色幽门螺旋杆菌作为致癌物使根除幽门螺旋杆菌感染是预防胃癌的首选策略。5,11,28关于病因还有很多需要了解的幽门螺旋杆菌在胃炎中这被处理为幽门螺旋杆菌-阴性或特发性胃炎”。29
ICD11 β版本基础成分中提出的基于病因的胃炎分类在本次共识会议上得到了进一步完善(盒3).临床验证需要进一步定义和确认新的分类的有效性。
胃炎(3A)和十二指肠炎(3B)的病原学分类。根据京都共识会议上的共识提出的建议
3A在京都共识会议上提出的胃炎分类
自身免疫性胃炎
感染性胃炎
幽门螺杆菌全身的胃炎
非细菌性胃炎幽门螺旋杆菌
幽门螺杆菌heilmannii胃炎
肠球菌胃炎
分枝杆菌胃炎
二次感染梅毒的胃炎
胃phlegmone
病毒胃炎
Enteroviral胃炎
巨细胞病毒胃炎
真菌胃炎
毛霉菌病引起的胃炎
胃念珠菌病
胃组织胞浆菌病
寄生胃炎
隐孢子虫胃炎
胃类圆线虫属stercorale
胃anisakiasis
外因引起的胃炎
药物引起的胃炎
酒精性胃炎
辐射胃炎
化学胃炎
十二指肠反流引起的胃炎
其他特定外因引起的胃炎
特定原因引起的胃炎
淋巴细胞性胃炎
Menetrier疾病
过敏胃炎
嗜酸性胃炎
由其他疾病引起的胃炎
结节病引起的胃炎
由血管炎引起的胃炎
克罗恩病引起的胃炎
3B在京都共识会议上提出的十二指肠炎分类
传染性十二指肠炎
幽门螺旋杆菌全身的十二指肠炎
细菌性十二指肠炎除外幽门螺旋杆菌
分枝杆菌十二指肠炎
十二指肠炎由于Tropheryma whipplei(惠普尔氏病)
十二指肠phlegmone
真菌十二指肠炎
十二指肠念珠菌病
寄生十二指肠炎
Ancylostomasis(钩虫)十二指肠炎
十二指肠anisakiasis
十二指肠炎由于兰伯氏贾第虫
类圆线虫属十二指肠炎
病毒十二指肠炎
Cytomegaloviral十二指肠炎
疱疹的十二指肠炎
外因引起的十二指肠炎
酒精十二指肠炎
化学十二指肠炎
辐射十二指肠炎
其他外因引起的十二指肠炎
药物引起的十二指肠炎
特定原因引起的十二指肠炎
过敏十二指肠炎
嗜酸性十二指肠炎
淋巴细胞性十二指肠炎
由其他疾病引起的十二指肠炎
克罗恩病引起的十二指肠炎
结节病引起的十二指肠炎
血管炎引起的十二指肠炎
由Henoch-Schönlein紫癜引起的十二指肠炎
由腹腔疾病引起的十二指肠炎
此外,在ICD-10中属于胃炎部分的十二指肠炎,现在被归为基础部分的独立部分。值得注意的是,ICD11 β版本的死亡率和发病率联合线性化现已公开(见在线补充表S3),与基础组件(框2)或本文提出的基于病原学的分类(盒3).这种线性化没有采用基于病原学的分类原则,因此需要进一步修订。
CQ3。是否有必要根据胃亚部位对胃炎进行分类?
声明3
分类是有用的幽门螺旋杆菌胃癌和消化性溃疡的发病风险受胃炎类型的影响。
推荐等级:强
证据级别:高
共识水平:97.4%
评论
的分类幽门螺旋杆菌根据胃炎亚部位和胃炎严重程度的评估,可以预测个体发生严重胃十二指肠并发症的风险,特别是胃癌。30 -
根据所涉及的胃亚位点的不同,胃功能,特别是胃酸分泌可能会受到严重影响,导致胃酸分泌过多、分泌过少,甚至出现氯氢症。到三十五
胃炎的亚部位特征对确定那些术后仍处于高危状态的患者也至关重要幽门螺旋杆菌根除,因此是定期内窥镜和组织学随访的候选者。36体内严重萎缩性胃炎(伴或不伴肠化生)或严重体为主性胃炎患者进展为肠型胃癌的风险最高31,37还有扩散型胃癌。在弥漫性胃癌中,胃窦萎缩性胃炎的发病率几乎与肠型胃癌相同,但体萎缩性胃炎的发病率略低于肠型胃癌。38
CQ4。是否有必要根据组织学(严重程度)和/或内镜检查对胃炎进行分类?
声明4
根据组织学对胃炎进行分类是明智的,因为胃癌发展的风险在幽门螺旋杆菌胃炎根据炎症和萎缩的程度和严重程度而不同。
推荐等级:强
证据级别:高
共识水平:100%
评论
更新的悉尼系统已经在全球范围内实施到临床实践中,需要对所有相关的特征进行适当的评估幽门螺旋杆菌胃炎包括胃不同亚部位的萎缩和肠化生。19,20.胃炎的分类是临床相关的,因为“表型”幽门螺旋杆菌胃炎决定了发展为胃十二指肠并发症的风险。
萎缩性胃炎和肠化生的严重程度和程度是胃癌风险增加的指标。31,39,40同样的,严重的幽门螺旋杆菌-诱导性胃炎与胃癌风险增加相关。31,41胃炎特征的新分期系统已被用于评估胃癌风险。它们被用于临床实践,并基于不同胃亚位点(OLGA)萎缩的严重程度。16,17或肠化生(OLGIM)。18这两种系统,在第3节中进一步讨论,据报道对患者管理有积极影响。
CQ5)。在慢性胃炎的背景下,我们应该如何对胃糜烂进行分类?
声明中5
胃糜烂应与胃炎分开报告。胃十二指肠糜烂的自然史和临床意义取决于病因,需要进一步澄清。
推荐等级:强
证据水平:低
共识水平:100%
评论
胃糜烂被定义为直径为<3毫米或<5毫米。42这个小的尺寸使它不太可能混淆糜烂和消化性溃疡,根据定义,消化性溃疡穿透肌层粘膜。3.
胃糜烂可在幽门螺旋杆菌但更常见的是由于摄入了破坏粘膜的药物——特别是阿司匹林和非甾体抗炎药(NSAIDs)。43,44
此外,几个不同的形态注意到消灭后幽门螺旋杆菌(a)扁平,(b)凸起,(c)出血,(d)在没有药物的情况下出现在胃窦内的局部出血点,45可能是根除治疗后的高酸性所致。46,47
从临床角度来看,糜烂最相关的方面是,服用非甾体抗炎药的患者,在胃中有大量的糜烂,随后发展为溃疡的风险增加。48
关于胃或十二指肠糜烂的临床意义或自然史的研究很少有报道。因此,有必要进行一项前瞻性研究,将胃和十二指肠的糜烂与胃炎的分类分开报道,以便更好地了解胃糜烂的自然史及其发展为溃疡和出血的可能性。为研究目的报告侵蚀时应使用经过验证的分数。49
CQ6。是幽门螺旋杆菌胃炎是一种不考虑症状和并发症的传染病吗?
声明6
幽门螺旋杆菌胃炎应该被定义为传染性疾病,即使患者没有症状,也不考虑消化性溃疡和胃癌等并发症。
推荐等级:强
证据级别:高
共识水平:100%
评论
幽门螺旋杆菌胃炎是一种传染性疾病,在几乎所有受感染的受试者中都会导致不同严重程度的慢性活动性胃炎。50
胃粘膜结构损伤的个体间表达有显著的变异性,因此相关的生理扰动也有所不同。30.,35幽门螺旋杆菌胃炎可能在临床上不明显或发展成严重的并发症。进展的速度是不可预测的。最严重的临床表现是胃癌,往往到诊断时已无法治愈。
治愈的幽门螺旋杆菌感染导致发炎的胃粘膜愈合,并可恢复正常。幽门螺旋杆菌根除可以改善或解决消化不良症状,通常治愈PUD。幽门螺旋杆菌胃炎是一种可以治愈的疾病,因此可以防止严重的并发症。如果幽门螺旋杆菌胃炎已经发展到更严重的胃炎形式,包括伴有或不伴有肠化生的萎缩性胃炎,或严重的体为主型胃炎,胃癌的风险增加,在这个阶段根除感染需要与随访策略相结合。5,11,28,31,36,40
第二节与消化不良相关幽门螺旋杆菌感染
CQ7。做幽门螺旋杆菌胃炎导致消化不良?
声明7
幽门螺旋杆菌胃炎是部分患者消化不良的原因。
推荐等级:强
证据级别:高
共识水平:100%
评论
大量的观察支持这一结论幽门螺旋杆菌感染可能是部分消化不良患者出现症状的原因。26,27首先,急性医源性或自我管理感染幽门螺旋杆菌可诱发急性消化不良症状24,25然而,尽管持续的殖民化几乎总是导致慢性胃炎,48大多数人严重的消化不良症状是短暂的。24,25,51第二,大多数但不是所有的流行病学研究表明幽门螺旋杆菌感染和(未经调查的)消化不良症状。52-55最有说服力的证据可以从幽门螺旋杆菌未调查或FD感染患者的根除研究。12,56 - 61在这些研究中,与不根除相比,根除与症状控制的小但统计上显著的好处相关;估计需要治疗的人数是14人12而在最近的一项研究中,这个数字是8。61目前还没有标准来预测有消化不良症状的患者对根除治疗是否有反应。因此,在临床实践中唯一的方法就是根除幽门螺旋杆菌感染并观察症状是否消失或是否需要额外的治疗。症状上的增加至少需要6个月才能变得明显,而不是没有根除,这归因于胃炎恢复所需的时间。12,59 - 61
CQ8。我们应该分类幽门螺旋杆菌-相关的消化不良是一个特定的实体吗?
声明8
在幽门螺旋杆菌-感染了消化不良的患者,症状可归于幽门螺旋杆菌胃炎,如果根除治疗成功,随后持续的症状缓解。
推荐等级:强
证据级别:高
共识水平:97.4%
声明8 b
幽门螺旋杆菌-相关消化不良(如表述8A)是一个不同的实体。
推荐等级:强
证据水平:温和
共识水平:92.1%
评论
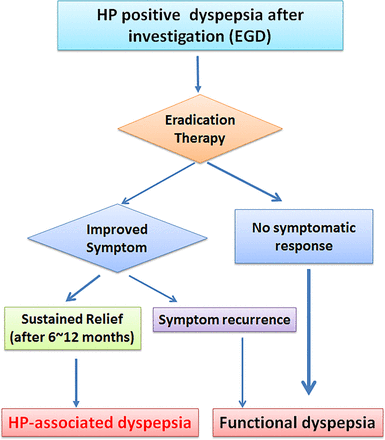
根据罗马第三次协商一致意见,9,62FD被定义为“存在慢性消化不良症状(餐后饱腹感、早期饱腹感、上胃痛或灼烧感),但没有可能解释这些症状的结构性疾病(包括上胃镜检查)的证据”(图1).这一组与那些慢性消化不良症状有确定的器质性或代谢性原因的患者形成对比,在后者中,消除该原因或疾病的改善导致症状的解决或改善。9
诊断算法幽门螺杆菌相关的消化不良。除常规化验和上消化道内窥镜检查阳性外,消化不良症状患者均为阴性幽门螺旋杆菌化验后,应进行根除治疗。如果症状得到持续缓解,他们的消化不良症状被认为是幽门螺旋杆菌-消化不良有关。相反,如果在根除治疗后,消化不良症状没有缓解或复发,则判定为功能性消化不良。还,oesophagastroduodenoscopy。
罗马III共识提到了一个患者的子集幽门螺旋杆菌胃炎作为器质性消化不良的代表,如果他们对根除反应。患者幽门螺旋杆菌尽管根除治疗消除了感染,症状仍然持续的胃炎被确定为FD。9如上所述,根除疗法研究表明幽门螺旋杆菌- FD感染患者从根除中获得症状上的好处,从感染治愈至少延迟6个月。12,59 - 61
基于这些考虑,成功根除后持续的症状控制确定幽门螺旋杆菌作为这些患者症状的有机原因,并提供了考虑的理由幽门螺旋杆菌-相关消化不良作为一个单独的临床实体。幽门螺旋杆菌-有慢性消化不良症状和内窥镜检查阴性的感染患者现在根据其治疗反应进行治疗和标记图1.
CQ9。是消灭幽门螺旋杆菌改善消化不良症状的感染一线治疗?
声明9
根除幽门螺旋杆菌一线治疗是为了什么幽门螺旋杆菌来华的消化不良的病人。
推荐等级:强
证据级别:高
共识水平:94.7%
评论
从表述8可以明显看出,有一组FD患者幽门螺旋杆菌被认为是其症状的原因,如果根除与持续的症状受益相关,就可以确定这一点。9,59 - 61这种情况是唯一一种慢性消化不良症状和内镜检查阴性的患者可以被“治愈”的情况,尽管在成功的根除治疗后会有一些延迟。12,59 - 61此外,很少有有效的替代治疗方法被证明对FD有实质性和持续的益处。63最后,根除疗法是一种短期治疗,在控制消化不良症状方面具有可接受的成本效益,并在预防消化性溃疡和胃癌方面具有其他潜在效益。5基于这些考虑,根除疗法可以被提议作为第一线治疗幽门螺旋杆菌这与罗马基金会最近的一项管理算法一致。64
CQ10。是如何起作用的幽门螺旋杆菌在短期和长期内消除消化不良症状,与其他治疗方法相比如何(比如质子泵抑制剂)?
声明10
在幽门螺旋杆菌对于-感染的消化不良患者,消除治疗对消化不良症状的效果优于安慰剂,是首选方案。
推荐等级:强
证据级别:高
共识水平:97.4%
第三节胃炎的诊断
CQ12。是否可以通过内窥镜检查来诊断萎缩和/或肠化生?
声明12
经适当训练后,图像增强内镜可准确发现萎缩性黏膜和肠化生。推荐等级:强
证据级别:高
共识水平:84.2%
评论
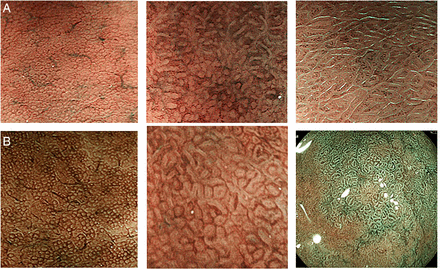
在大多数情况下,传统的内窥镜是诊断萎缩和肠化生的一种不充分的工具,因此仍然必须进行活检,以便根据悉尼分类对胃黏膜进行组织形态学评估。19,20.然而,图像增强内镜提高了内镜诊断胃癌前病变的准确性和可重复性。这包括chromoendoscopy,65高分辨率放大内镜66,67图像增强内窥镜结合放大15,68 - 72(图2).这些方法现在在日本是常规使用的,并将在世界范围内越来越多地使用。这些方法对胃粘膜的充分评估需要适当的训练66并提供了靶向活检的优势。
图像增强的内窥镜检查。(A)胃粘膜窄带成像(NBI)图示圆形均匀大小的凹坑,集合小静脉排列整齐(左)。在体体粘膜中这种被称为RAC的模式(集合小静脉的规则排列)高度指示了急性胰脏炎幽门螺杆菌消极的状态。13在幽门螺旋杆菌-感染并炎症的粘膜,核图案拉长,大小和形状不同,中间有间隙。集合小静脉因炎症而模糊(中)。14当肠上皮化生发生时,坑的图案进一步拉长,坑的边缘装饰有浅蓝色的线(浅蓝色波峰标志)(右)。66图片由Kazuyoshi Yagi博士提供。(B)胃粘膜的蓝色激光成像(BLI)。BLI是一种新的图像增强方法。70blb -bright模式可以很容易地获得较低放大倍率的图像,类似于(A)(左)中的NBI图像。在b超放大模式下,可以看到更多的粘膜细节,包括腺体周围的毛细血管网络(围绕窝的红色圆圈)(中)。BLI内窥镜有助于识别肠化生区域,其中绿色的拉长坑图案占主导地位(右)。这些图片是由日本智治医科大学的Hiroyuki Osawa博士提供的。
CQ13。更新的悉尼系统是否适用于胃炎的组织学诊断?
声明13
胃炎的准确组织学评估需要胃窦和胃体的活检取样。
推荐等级:强
证据级别:高
共识水平:92.1%
评论
胃的癌前病变可能分布不均匀。因此,准确的胃炎组织学评估需要胃窦和胃体的活检采样。这可能有助于肿瘤前胃病变的分类和分级。73各种研究表明,更广泛的活检取样增加了诊断良恶性病变患者的率,并提供了对这些病变的严重性和分布的更好的概述。74 - 76这也有现实的局限性,这导致了更新的悉尼系统。这为个别异常的取样方法和组织病理学分级提供了指导,特别是炎症、腺体丢失和化生。20.悉尼系统推荐五种胃活检标本的常规采样:胃窦大、小曲、门骨和体大、小曲。标本需要放入单独的小瓶中,并根据每个部位或病变进行分组。该系统应用广泛;最常见的修改是除去单独的切骨样本。36从内窥镜可见病变中分离标本是非常重要的。训练有素的手的图像增强内窥镜的准确性进一步增加了靶向活检的产量。66,77,78
CQ14。像OLGA和OLGIM这样的分级系统对风险分层有用吗?
声明14
胃癌风险与萎缩性胃炎的严重程度和程度相关。推荐等级:强
证据级别:高
共识水平:94.7%
声明14 b
组织学分期系统,如OLGA和OLGIM是有用的风险分层。
推荐等级:强
证据水平:低
共识水平:97.3%
评论
大多数胃癌是由长期胃炎引起的,主要是由于幽门螺旋杆菌感染。这可以通过癌前病变的多步骤途径发生,特别是萎缩性胃炎、肠化生和非典型增生/上皮内瘤变。各种研究证实,胃癌前病变患者患胃癌的风险增加。例如,一项来自荷兰的全国性研究,包括了大约98000名患有胃癌前病变的患者,报告了10年内平均2-3%的胃癌风险。79这一风险随着恶性病变前基线阶段的不同而不同,萎缩性胃炎、肠上皮化生、轻中度不典型增生和重度不典型增生患者的风险分别为0.8%、1.8%、3.9%和32.7%。79
这些数据证实了胃癌前病变的存在与胃癌发展之间的联系,但也表明,恶性病变个体发生胃癌的风险很小(每年每1000人中2-6人)。这就需要使用风险分层方法。
胃活检可为危险分类提供最重要的信息。这就产生了OLGA分期系统。16,17该组织学分期系统将胃炎患者分为具有相应胃癌风险的分期。进一步的研究表明,该分期系统提供了相关的临床信息。80 - 82基于萎缩性胃炎在高危人群中的高患病率,以及萎缩性胃炎组织学诊断的重复性有限和观察者间的高变异性,进一步提出了基于肠化生诊断和分布的OLGIM系统。18
与萎缩性胃炎相比,肠化生的观察者间重复性得到改善,胃炎严重程度之间的相关性至少保持一样强。18随后对OLGA和OLGIM系统的研究显示,在OLGA或OLGIM的III或IV期患者中,胃癌的风险更高。82 - 84因此,上消化道监测内镜应该提供给这些亚类别的患者。
CQ15。是血清学测试(胃蛋白酶原I II I/II幽门螺旋杆菌抗体)对风险分层有用吗?
声明15
血清学试验(胃蛋白酶原I和II和幽门螺旋杆菌抗体)有助于识别胃癌风险增加的个体。推荐等级:强
证据级别:高
共识水平:91.9%
评论
用于诊断慢性胃炎和胃萎缩的血清学测试已经使用了超过25年。这些包括幽门螺旋杆菌血清(含或不含抗caga抗体的粗抗原)诊断胃炎,血清胃蛋白酶原I、II和胃泌素诊断胃酸过低导致的腺损失。85这些检测通常应用于多个检测组,并已被证明是一种有用的非侵入性诊断工具,适用于单个患者,也可作为人群筛查和监测工具。86,87日本的9293名筛查者通过该方法进行了血清学评估幽门螺旋杆菌血清学和胃蛋白酶原I和II的测定。86无论如何,胃蛋白酶原正常的受试者,胃癌的年度进展非常低幽门螺旋杆菌的地位。在血清胃蛋白酶原水平较低的个体中,胃癌的年进展明显较高(每年3.5-6‰),与萎缩性胃炎的存在相一致。86在后者组中,阴性组胃癌发生率较高幽门螺旋杆菌血清学水平高于阳性人群幽门螺旋杆菌血清学,这表明进展和广泛的萎缩和化生进一步损害幽门螺旋杆菌殖民。在其他研究中也得到了类似的结果。88,89
CQ16。什么时候适合进行搜索和筛选幽门螺旋杆菌胃炎?
声明16
根据流行病学背景,搜索和筛选是合适的幽门螺旋杆菌发生萎缩性胃炎和肠化生前的年龄胃炎。
推荐等级:强
证据水平:温和
共识水平:97.3%
评论
幽门螺旋杆菌感染主要在12岁以下的儿童时期获得,在发达国家主要是通过家庭内传播。90 - 92这种细菌和相关的胃炎会持续终生,除非通过根除疗法治疗,或者除非出现终末期广泛萎缩性胃炎和肠化生。胃癌的风险取决于胃萎缩和肠化生的程度。31,82 - 84,86幽门螺旋杆菌根除可以降低患癌症的风险,但这种效果主要局限于没有萎缩和化生的患者。93 - 95在有这些病变的患者中,幽门螺旋杆菌根除胃炎可减少胃炎,但可能无法阻止进一步发展为癌症。结果,癌症可能会在10多年后发生幽门螺旋杆菌根除治疗。96在这样的背景下,适合进行搜索和筛选幽门螺旋杆菌在新感染可能性较低的年龄(>12岁)和萎缩性胃炎和肠化生发展之前的胃炎。这一切都取决于地理位置和流行病学背景,考虑到感染流行率和与年龄相关的癌症发病率。97
第四节胃炎的处理
CQ17。都应该幽门螺旋杆菌-阳性个体接受根除疗法?
声明17
幽门螺旋杆菌受感染的人应接受根除治疗,除非另有其他考虑。
推荐等级强
证据级别:高
共识水平:100%
评论
幽门螺旋杆菌是引起慢性进行性胃粘膜损伤的一种主要人类病原体,与消化性溃疡、胃癌和胃萎缩的病因有关。它还与胃MALT淋巴瘤、消化不良、胃增生性息肉和特发性血小板减少性紫癜密切相关。5,12,46,47,61,98 - 104幽门螺旋杆菌-阳性个体也是感染传播的主要宿主。
在一个社会中根除慢性感染的决定应该基于关于未经治疗的感染的结果的量化数据。幽门螺旋杆菌会引起慢性感染,类似于,例如,无症状梅毒或肺结核,对任何个体的最终结果都无法预测。105幽门螺旋杆菌感染不同于许多其他慢性传染病,因为它总是可传播的,从而使其他人处于危险之中。由于胃损伤是进行性的,在诊断时缺乏明显的临床表现对患者个人、其家庭或社区的终身风险没有预测价值。的好处幽门螺旋杆菌个人的消灭部分取决于已经发生的损害的程度和范围以及这种损害的可逆性。根除的潜在好处包括停止粘膜损伤的进展,稳定或减少发生胃癌的风险,解决粘膜炎症,稳定或改善胃粘膜功能,恢复正常的调节胃酸分泌的机制,治愈幽门螺旋杆菌相关的PUD,降低非甾体抗炎药治疗胃肠道并发症的风险和预防未来的发展幽门螺旋杆菌相关的消化性溃疡。2,5,11,28,46,47,106 - 115
对社会而言,其好处包括减少有能力将感染传染给他人的受感染者的数量,并避免与诊断、管理和结果有关的费用幽门螺旋杆菌相关疾病得到了预防。因此,幽门螺旋杆菌应向感染的患者提供根除治疗,除非存在相互竞争的考虑因素,如合并症、其社区的再感染率、相互竞争的社会卫生优先事项和财务成本。然而,必须记住的是,根除疗法对人类健康的负面影响令人担忧,如过敏或肥胖的增加和微生物菌群的扰乱。116,117
CQ18。什么是最佳时机幽门螺旋杆菌消除无症状人群?
声明18
的最大利益幽门螺旋杆菌如果在粘膜损伤未萎缩时进行清除,则可获得清除。
推荐等级:强
证据级别:高
共识水平:100%
评论
幽门螺旋杆菌根除总是通过阻止胃粘膜损伤的进展,减少感染个体的蓄积,减少或预防而带来好处幽门螺旋杆菌相关的疾病。根除对个体的最大利益是如果根除是在幽门螺旋杆菌引起的粘膜损伤没有进展到非萎缩性阶段。这一人群出现在胃癌仍然流行且集中在年轻一代的国家。幽门螺旋杆菌消灭青少年和青壮年还有一个好处,那就是减少或防止感染传染给他们的子女。
如上文(第3节)所述,胃癌发生的风险与萎缩性胃炎的程度和严重程度相关。不可能根据年龄来确定个人的风险。任何人群的癌症风险都与胃粘膜损伤的进展率有关,这在癌症高风险人群中是高的,而在癌症高风险人群中是低的幽门螺旋杆菌癌症风险较低的感染人群。因此,虽然有可能确定从非萎缩性表型转变为萎缩性表型发生在任何人群的平均年龄,但人们应该预料到,任何年龄组都将包含有广泛损伤的个体,从未感染(正常)到晚期萎缩。这强调了基于客观参数(包括经过验证的组织学分期系统而不是年龄)进行风险分层的必要性,以确定是否需要一种根除治疗或患者是否可能需要监测。
胃癌的发病率随着年龄的增长而增加,这是萎缩性胃炎进展所需时间的替代标志。当萎缩性胃炎变得广泛和严重时,风险成倍增加。癌症是基因不稳定的多步骤过程的高潮,癌细胞在编码区有突变,体细胞基因重排和甲基化等表观遗传变化。目前的数据表明幽门螺旋杆菌消灭阻止损害的进展,减少或消除幽门螺旋杆菌-相关事件,增加胃粘膜的遗传不稳定性。其中包括感染相关的DNA双链断裂,118受损的DNA错配修复,119异常激活诱导的胞苷脱氨酶表达,它诱导DNA突变中的核苷酸改变,120胃粘膜中许多基因启动子的甲基化异常,包括细胞生长相关基因、dna修复基因、肿瘤抑制基因、细胞粘附基因E-cadherin和microRNA基因的CpG岛121 - 123和异常microRNA表达。124幽门螺旋杆菌感染还可引起急性和慢性炎症细胞的粘膜浸润的炎症反应。癌症风险的增加与感染菌株引起炎症的能力有关(例如,那些拥有Cag致病性岛的菌株)。然而,所有菌株都引起炎症,胃癌与缺乏推定毒性因子的感染有关。因此所有幽门螺旋杆菌感染应该被认为是致病性的,应该被根除。
由于损伤和癌前病变,幽门螺旋杆菌根除疾病不能“将时钟重置”为零(即,没有风险),但可以阻止风险的发展,稳定或减少后续风险。
CQ19。我们需要根据地理区域采取根除方案吗?
声明19
根除方案应基于当地最有效的方案,理想情况下使用个人药敏测试或社区抗生素药敏,或抗生素消费数据和临床结果数据。在不同的地区,可用的药物不同,这在一定程度上决定了什么疗法是可行的。
推荐等级:强
证据级别:高
共识水平:100%
评论
被证明成功的成功幽门螺旋杆菌根除方案取决于种群中的耐药性模式和种群中药物代谢酶的常见宿主基因型。的患病率幽门螺旋杆菌对常用抗菌药物的耐药性在地域上差异很大,并与该地区抗生素的消费有关,125因此,首选的根除方案往往因地区而异。理想情况下,应根据药敏试验选择治疗方案。在任何地区,只有可靠地在该人群中产生根除率≥90%的方案才能用于经验治疗。5,126 - 129
CQ20。根除的幽门螺旋杆菌预防胃癌?
声明20
根除幽门螺旋杆菌降低患胃癌的风险。风险降低的程度取决于根除时萎缩损伤的存在、严重程度和程度。
推荐等级:强
证据级别:高
共识水平:100%
评论
幽门螺旋杆菌感染是导致胃癌最重要的原因,据估计,89%的非贲门癌(即78%的胃癌病例)可归因于慢性幽门螺旋杆菌感染。130预防幽门螺旋杆菌感染消除了胃癌的主要原因,因此将减少该人群的胃癌发病率。的有效性幽门螺旋杆菌根治胃癌的预防取决于根治时萎缩性损伤的严重程度和程度,范围从非萎缩性胃炎的基本完全预防到已确定的萎缩性胃炎的稳定或降低风险。94,95如第3节所述,可以使用多种方法对风险进行分层,例如一种经过验证的组织学分层系统(如OLGA或OLGIM),16日至18日而且幽门螺旋杆菌根除可以稳定风险并阻止风险的发展。28,94预防获得幽门螺旋杆菌感染和在出现萎缩变化之前根除感染是一级预防的形式。二级预防包括识别和监测那些有风险的人,以便在上皮内病变和早期胃癌变成侵袭性之前清除它们。5,71,72,77,131癌症免疫疗法在治疗癌前病变和阻止其进展到更晚期病变方面也可能发挥作用。132
CQ21。根除治疗的结果是否应该被评估(即,检测是否治愈)?
声明21
根除治疗的结果应该经常进行评估,最好是非侵入性的。
推荐等级:强
证据级别:高
共识水平:100%
评论
清除失败是常见的,并导致粘膜损伤的进展,因此应始终确认清除,最好使用非侵入性测试,如尿素呼气测试或有效的单克隆粪便抗原测试。5对于需要内镜随访的患者,如内镜切除胃腺瘤后,可以使用组织学评估。治愈的确认也为人群中日益增加的抗生素耐药性提供了一个早期预警系统,这种耐药性将表现为治疗失败率的增加。125,128,129
CQ22。根除后哪些患者需要长期随访?
22日发表声明
幽门螺旋杆菌根除可能并不能完全消除胃癌的风险。根据萎缩的程度和严重程度定义,仍有风险的患者应接受内窥镜和组织学监测。
推荐等级:强
证据级别:高
共识水平:97.3%
评论
长期随访,如定期内镜监测,应基于估计后发生胃癌的风险幽门螺旋杆菌根除(即风险分层)。95,133癌症风险与萎缩性胃炎的程度和严重程度相关,应使用经验证的组织学风险评分系统(如OLGA或OLGIM)来确认风险分层。16日至18日在有内窥镜评分专业知识的领域,最初可以使用像Kimura和Takemoto这样的系统,尽管仍然建议组织学确认。134,135病人的幽门螺旋杆菌非侵入性感染诊断(如尿素呼气试验或粪便抗原)应考虑进行组织学评估。这些患者应包括该人群中常见萎缩性改变的年龄范围和有胃溃疡史的患者,以及预处理血清胃蛋白酶原I≤70 ng/mL,胃蛋白酶原I:II比值≤3的患者。136 - 138所有高危人群,包括那些有上皮内瘤变(不典型增生)或早期胃癌风险的人,都需要定期进行内窥镜监测。
讨论
全球共识会议幽门螺旋杆菌胃炎为胃炎树立了一个新的里程碑,胃炎一直是一个被置于组织学图像和上腹部症状之间的欠考虑的临床实体。
尽管胃炎长期以来一直被认为是一个重要的临床实体,但几代胃肠病学家忽视了治疗这个疾病实体的重要性。鲁道夫·辛德勒将慢性胃炎描述为一种严重的疾病和胃癌的前兆,并认为它们之间的关系在与胃癌的斗争中具有突出的重要性。139
的发现幽门螺旋杆菌已经彻底改变了原有的胃炎概念,为PUD和胃癌下的胃炎实体指定了一个特定的病因。这些严重的症状大多是在慢性胃炎的背景下发展起来的,慢性胃炎是由一种独特的感染因子引起的,幽门螺旋杆菌.对于PUD,指南一致建议将根除作为阳性患者的主要治疗方法幽门螺旋杆菌测试。然而,对于如何以及何时管理个人,一直没有达成共识幽门螺旋杆菌胃炎本身,这对胃癌预防的效率至关重要,因为大多数慢性胃炎患者在出现严重并发症之前可能一直没有症状。此外,胃炎和十二指肠炎都被认为是上消化道出血的重要原因,140鼓励我们注意这些情况,现在抗血栓治疗越来越多地被使用。
为了进一步削弱胃炎作为一个重要临床实体的概念,“胃炎”一词在历史上被错误地用作FD的临床诊断的替代。然而,历史研究未能证明胃炎的组织学表现和消化不良症状之间的显著联系。141,142因此,一个潜在的致病作用幽门螺旋杆菌在引起消化不良症状方面的作用最初被认为是可疑的,其在FD中的根除也存在争议。143,144大量随访时间较长的对照试验的meta分析证实根除幽门螺旋杆菌对FD患者的疗效虽小,但有统计学意义。12因此,消化不良的原因幽门螺旋杆菌胃炎涉及潜在的有机原因,应该排除在FD类别。此外,在没有组织学证实的情况下,“消化不良”患者不应自动被标记为“胃炎”。
胃炎的诊断评估由于最近采用了高分辨率影像增强内镜而得到了提高,放大镜现在在日本的主要医院中是常规使用的。这种内窥镜技术可以更精确地识别粘膜变化(用于靶向活检),从而更准确地评估肿瘤前病变等癌症风险。目前这种新的内窥镜系统在日本以外的广泛使用可能受到限制。
京都共识会议关注胃炎的所有临床表现,并处理了四个主要话题:胃炎的分类与正在进行的ICD修订,FD和幽门螺旋杆菌胃炎的感染、诊断和处理。会议的方法采用了所有达成共识的现代手段,包括基于互联网的德尔菲法,可以在完全“中立”的环境中完全访问已发布的数据。
综上所述,京都会议提出了以病因为基础的胃炎分类幽门螺旋杆菌胃炎是一种传染病。因此,幽门螺旋杆菌胃炎需要治疗,无论它是否与症状相关,因为它代表了一种可能演变为严重并发症的情况,包括消化性溃疡和胃肿瘤。
一致同意存在一个单独的类别的患者消化不良症状,这是由于幽门螺旋杆菌胃炎。在这些患者中,根除疗法是推荐的一线治疗方法。因为与“胃炎”相关的诊断问题,这些患者应该被标记为患有幽门螺旋杆菌-相关的消化不良,并通过消除后持续的消化不良症状缓解确定。
对于胃炎的诊断,人们一致认为风险分层系统如OLGA和OLGIM和血清学标记是有用的。鉴于近年来的技术进步,应鼓励使用图像增强内镜来识别具有发展为胃肿瘤高风险的粘膜变化。最后,建议在肿瘤前病变发生前进行早期根除治疗。但是,执行这一战略的可行性应根据区域而定。由于根除治疗不能保证消除胃癌的风险,应考虑对有肿瘤前病变的患者进行随访。
尽管仍有许多有待讨论的领域,但我们相信本报告中提出的京都共识会议的结果将改善患者护理,并将为胃炎领域的进一步完善和研究提供基石。
致谢
我们感谢日本胃肠病学学会(JSGE)提供的资金支持,使此次全球共识会议得以召开。感谢大村出版有限公司和JSGE的Osamu Iimura先生的技术支持。我们也感谢日本会议服务有限公司对会议的出色管理。
参考文献
脚注
调整通知这篇文章在Online First发布后进行了修改。铃木英和被加入合作者名单。
合作者教职员及附属机构名单(按姓氏字母顺序排列):神户大学消化内科Azuma Takeshi;博洛尼亚大学消化学系Franco Bazzoli;香港中文大学医学及治疗学系陈家良教授;陈敏虎中山大学第一附属医院消化内科;麦克马斯特大学千叶直树;京都大学消化内科千叶津;米纳斯吉拉斯州联邦大学医学院内科Luiz Gonzaga Vas Coelho;帕尔马大学临床实验医学系Francesco Di Mario;樟宜总医院消化内科福光明;兵库医学院笹山医学中心福田康弘; Takahisa Furuta, Center for Clinical Research, Hamamatsu University School of Medicine; Robert Maximilian Genta, Department of Pathology, Miraca Life Sciences Research Institute and University of Texas Southwestern; Khean-Lee Goh, Division of Gastroenterology and Hepatology, Department of Medicine, University of Malaya; Masanori Ito, Department of Gastroenterology and Metabolism, Hiroshima University, Tomonori Kamada, Department of Internal Medicine, Kawasaki Medical School; Peter Harry Katelaris, Department of Gastroenterology, Concord Hospital, University of Sidney; Mototsugu Kato, Division of Endoscopy, Hokkaido University Hospital; Takashi Kawai, Endoscopy Center, Tokyo Medical University Hospital; Nayoung Kim, Department of Internal Medicine, Seoul National University Bundang Hospital; Ryuji Kushima, Department of Pathology, Shiga University of Medical Science; Varocha Mahachai, Division of Gastroenterology, Chulalongkorn University Hospital; Takeshi Matsuhisa, Nippon Medical School Tama Nagayama Hospital; Francis Mégraud, INSERM U853 and Department of Bacteriology; Hiroto Miwa, Department of Gastroenterology, Hyogo College of Medicine; Kazunari Murakami, Department of Gastroenterology, Oita University; Colm Antoine O'Morain, Faculty of Health Sciences, Trinity College; Massimo Rugge, Department of Pathology, Padova University; Kiichi Sato, International University of Health and Welfare; Tadashi Shimoyama, Department of Gastroenterology and Hepatology, Hirosaki University; Akiko Shiotani, Department of Internal Medicine, Kawasaki Medical College; Toshiro Sugiyama, Department of Internal Medicine, Toyama University; Hidekazu Suzuki, Department of Gastroenterology, Keio University; Kazuyoshi Yagi, Department of Medicine, Niigata Prefectural Yoshida Hospital; Ming-Shiang Wu, Department of Internal Medicine, National Taiwan University.
贡献者KS、NU、EME-O和PM策划了会议并准备了临床问题。KS、JT、EJK、EME-O、DYG和PM撰写了手稿。SM、KH和MA分别帮助总结了第1、3和4节的投票结果。所有其他教职员工为每个临床问题制定了一到两个陈述,参加了会议并进行了投票。他们还阅读并批准了手稿。
相互竞争的利益KS获得了卫材、第一三共和武田的研究资助。他还接受了安斯泰来、富士电影和武田的讲座费。JT向AlfaWassermann、Almirall、阿斯利康、达能、GI Dynamics、葛兰素史克、Ironwood、Janssen、Menarini、诺华、Rhythm、Shire、Sucampo、Takeda、Theravance、Tsumura、Will-Pharma、Yuhan和Zeria提供了科学建议。他也曾任职于雅培、Almirall、阿斯利康、达能、Janssen、Menarini、MMS、诺华、Shire、Takeda和Zeria的发言人局。他获得了诺华、Shire和Zeria的研究资助。DYG是reddhill Biopharma的顾问,并获得了研究支持。他也是大冢制药(Otsuka Pharmaceuticals)和BioGaia的顾问。KH接受了来自安斯泰来、阿斯利康、日本第一三共、日本第一住友、卫材、大冢、武田和Zeria的讲座费用。他还获得了安斯泰来、第一三共、卫材和武田的研究资金。MA隶属于北海道大学医学院伊仔株式会社资助的专业。 NU has received lecture fees from Astellas, AstraZeneca, Eisai and Takeda. PM has received speaker's fee from Abbvie, Aptalis, AstraZeneca and Takeda.
来源和同行评审不是委托;外部同行评议。